当院で診療を行っている主な病気
糖尿病
糖尿病の分類
糖尿病は大きく分けて4つのタイプに分類できます。
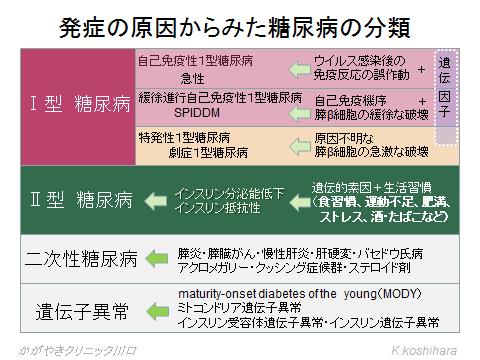
Ⅰ型糖尿病は膵臓のランゲルハンス島β細胞の破壊によって発症するもので、自己免疫機序で発症する自己免疫性とその原因が明らかではない特発性に分けられます。欧米と比較してⅠ型糖尿病は少ない傾向があります。Ⅰ型糖尿病の中には、緩徐進行性自己免疫性Ⅰ型糖尿病と言って、発症がゆっくりなためⅡ型糖尿病と勘違いされているものがあり、注意が必要です(参考:かがやきニュース「糖尿病、薬始めましょう、ちょっと待った!」)。一般集団におけるI型糖尿病の発生率と比較して、患者さんの家族での発症率は100倍ほど多く、遺伝因子も関与していることが判っています。
また発症のきっかけとなるウイルス感染としては、コクサッキーB群、ムンプス、ロタ、風疹、A型肝炎、サイトメガロ、水痘・帯状疱疹、EBウイルスなどが挙げられます。
Ⅱ型糖尿病はインスリン分泌低下やインスリン抵抗性をきたす素因を含む複数の遺伝子因子に、高脂肪食などの過食、運動不足、肥満、ストレスなどの環境要因が加わって発症します。
インスリンとは
膵臓のランゲルハンス島のβ細胞で作られているホルモンです。膵臓で分泌された後に、肝臓を経由して体全体の組織に行きわたります。その後、感受性のある肝臓や筋肉、脂肪組織などの細胞膜にあるインスリン受容体と結合して、ブドウ糖の細胞内への取り込み、エネルギー利用や貯蔵、たんぱく質の合成、細胞の増殖などを促進する働きがあります。
適切なインスリンの供給と組織におけるインスリンの必要性のバランスが保たれることが大切です。インスリンの分泌が不足したり、インスリンの作用への抵抗性が強くなると、インスリンとしての働き(作用不足)の低下を来し、血糖値が上昇します。血糖値が高くなってくると、のどの渇き、水分を多く取りたくなる、尿の回数が増える、体重が減る、疲れやすいなどの症状がでます。でも、怖いのは自覚症があまりないからと放置して、網膜や腎臓などの微小血管の障害や全身の動脈硬化を進展させることです。そして、白内障や神経障害などの様々な合併症を引き起こしていくことになります。
糖尿病の診断のための判定基準
Ⅰ.糖尿病の診断
- 「糖尿病型」が2回以上確認できた場合
- 「糖尿病型」 + 以下のいずれかを満たす
- A. 口渇、多飲、多尿、体重減少などの典型的症状もしくは確実な糖尿病性網膜症
- B. HbA1c(NGSP)が6.5%以上
- 過去に「糖尿病型」を示した検査データがある場合や上記A,Bの存在が確認できる。
「糖尿病型」の判定

境界型の中でも負荷後2時間値が170mg/㎗以上と高めな場合、より将来、糖尿型になりやすいと言えます。
75g経口ブドウ糖負荷試験
- 前日早めに夕食を済まされて、その後、10時間食事をせずに来院してください。糖分の入っていないお茶や水の摂取はかまいませんが、ジュース、牛乳、砂糖やミルク入りのコーヒー等は控えてください。
- 空腹の状態で採血を行います。
- ブドウ糖(無水ブドウ糖75gを水に溶かした量のもの)を飲みます。
- 30分後、1時間後、2時間後に採血をします。
- 検査終了まで喫煙や運動は控えてください。

Ⅱ.インスリン分泌指数 (insulinogenic index)
△血中インスリン値(30分値-0分値)(μU/㎖)
△血糖値(30分値-0分値)(mg/㎗)
膵β細胞からのインスリン分泌には、空腹時の基礎分泌と食物摂取に伴う血糖や消化管ホルモンの上昇に連動してその分泌量が増加する追加分泌があります。糖負荷試験によって血糖上昇に対するこのインスリンの追加分泌能を評価するのが、インスリン分泌指数となります。この値が0.4以下では初期分泌能が低下していることになり、糖負荷試験においてたとえ境界型と診断されても、この指数が0.4以下の場合は将来的に糖尿病へ移行する確率が高いと言えます。
また空腹時(0分値)のインスリン値が15μU/㎖以上の場合は、インスリン抵抗性*の存在が考えられます。
*インスリン抵抗性
血中のインスリン濃度に見合ったインスリンの働きが得られなくなっている状態を言います。インスリンに拮抗する物質が存在したり、組織の細胞上のインスリン受容体の数の減少などによって引き起こされるものです。原因として、遺伝的な要因、肥満、運動不足、高脂肪食やストレスなどが挙げられます。特に肥満は大きく影響します。
またこのインスリン抵抗性は糖尿病の治療に影響するばかりか、脂質代謝異常や動脈硬化、そして高血圧をも引き起こします。糖尿病患者さんにおける高血圧症の頻度は、非糖尿病患者さんの約2倍と言われています。
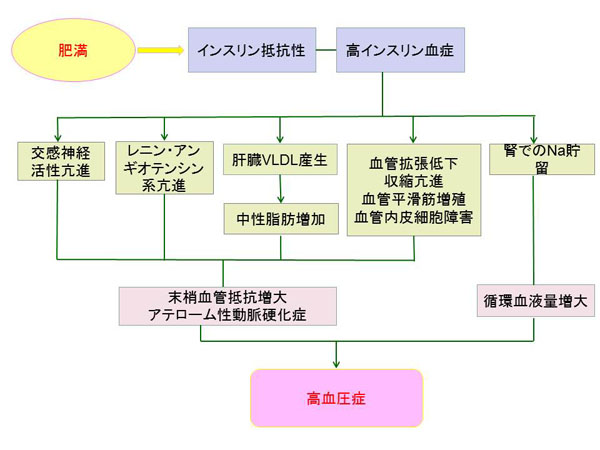
なお、空腹時血糖値が140mg/㎗以下の場合には、よりインスリン抵抗性を正確に評価する方法として、HOMA-Rがあります。
HOMA-R = 空腹時インスリン値(μU/㎖)×空腹時血糖値
405
この値が1.6以下は正常、2.5以上の場合には抵抗性があると言えます。数値が大きいほど抵抗性があると考えられます。Ⅱ型糖尿病で肥満のある方は高くなる傾向があります。
注意)
すでにインスリン療法を行っている場合、インスリン分泌指数やインスリン抵抗性の評価において血中インスリン値を用いて行うことができません。そこでCペプチドを用います。インスリンはその前駆体(プロインスリン)が膵臓β細胞でつくられ、分泌直前に酵素によって分解されてインスリンとCペプチド(CPR)それぞれ1分子ずつ生成されます。 したがって、CPRを測定することによって、インスリン分泌能を推測することができます。
インスリン分泌能指数の(血中)インスリンを用いない評価法
- 空腹時 Cペプチド 0.5ng/㎖以下
- 24時間蓄尿 尿中 Cペプチド 20μg/日以下
上記の場合、インスリン療法が必要となってきます。 - Cペプチドインデックス
CPI= 空腹時血中CPR値(ng/㎖) × 100
空腹時血糖値(mg/㎗)
CPI>1.2 の場合、食事療法・運動療法を基本として
経口薬でコントロールが可能な状態です。
CPI<0.8の場合はインスリン療法が必要と言えます。
空腹時血糖値が140mg/㎗以上の場合には、SUIT インデックス
よりも信頼度が高いものです。 - SUIT インデックス
1485×空腹時血中CPR値(ng/㎖)
空腹時血糖値(mg/㎗)-61.8
正常では 50 以上、20~30以下ではインスリン療法が必要です。
糖尿病治療の目標とコントロールの指標
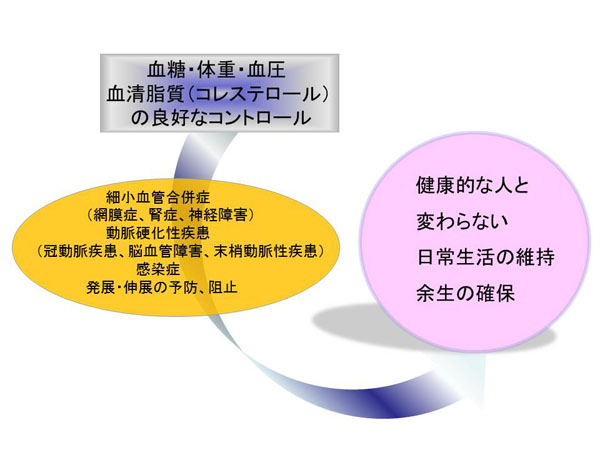
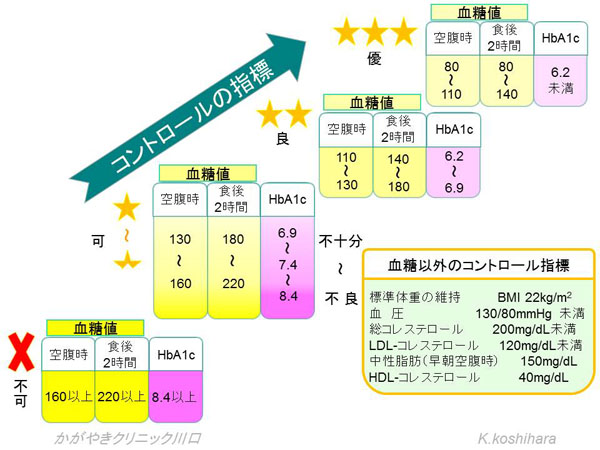
糖尿病の治療の目標値は患者さんによって違います。
例えば血糖コントロールが不良で糖尿病網膜症が見つかったひとでは、急激に血糖をさげていくと網膜症が悪化します。緩徐に下げていかなければなりません。
またグルコーススイング(血糖のゆらぎ)も酸化ストレスを増強し、血管に悪影響を及ぼします。またスルホニル尿素剤(アマリール®、オイグルコン®、ダオニール®、グリミクロン®など)の内服やインスリン療法を行っているご高齢者では、無自覚の低血糖を起こしていることがあり、注意が必要です。
糖尿病の治療
大きく分けて、食事療法、運動療法、薬物療法(経口薬・インスリン療法)となります。
その中でもまず食事療法、そして運動療法が基本となります。
Ⅰ. 食事療法
血糖代謝の異常を修正しつつ、脂質、血圧をも良好にしていくことで、病気の進行を抑制していくと同時に合併症を防ぐことが重要です。生体にとって自然形で、適切な恒常状態に近づけていくために、最も重要なものです。その結果、内服薬やインスリン量を減らすことにもつながります。
基本的な考え方としてまず、ご自身にとって必要なエネルギー摂取量を計算します。
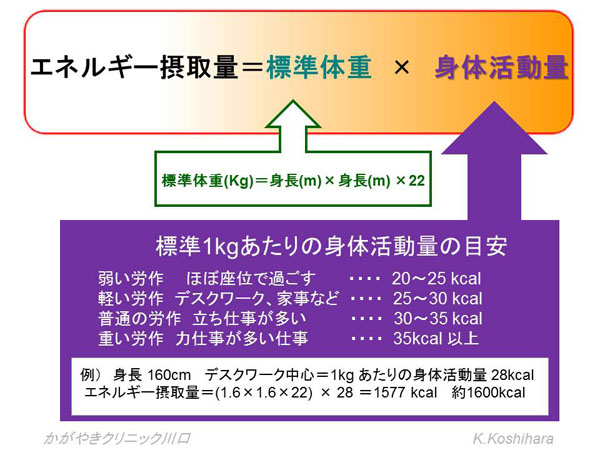
ただし、肥満のある方はエネルギー摂取量が消費エネルギー量を下回るように計算してあげて、体重を減らしていく努力が必要になります。
食事療法を行っていく上で大切なこと
-
食事の回数は1日 3回 規則正しく
1日、1~2回のまとめ食いはだめです。朝食を抜くと体内の代謝やホルモンが活性化されません。 交感神経も働きも悪くなり、自然と代謝されるエネルギー量も減ってしまいます。またまとめ食いの結果、一気に膵臓のβ細胞に負担をかけることになり、膵臓の予備能の低下につながります。
- ゆっくり噛んで食べて、腹八分
食べるのが早いのが得意などと自慢していることは、体にムチを入れているようなものです。膵臓への負担も大きく、また脳内の満腹中枢(脳内ヒスタミンやセロトニン)が活性化されて満足感につながる前に、余計に食べすぎることになります。食物繊維の多い食材(じゃがいもやかぼちゃ以外)を先に摂るようにしましょう。
次に蛋白食品を主食(炭水化物)より先に摂りましょう。その結果、インクレチンという消化管から出るホルモンの効果が高まり、インスリン分泌の誘導、食後の高血糖抑制効果があります。特に魚類中の多価不飽和脂肪船は、インレクチンのうちの食欲抑制に働くGLP-1の分泌を促します。 - 外食や出来合いのお弁当などは油ものや炭水化物の割合が多く、食物繊維が少ない。
また味付けが濃く、塩分が多いので、脂質代謝異常や内臓脂肪、インスリン抵抗性を助長します。全部はたべずに、その分を野菜など手作りのものを加えましょう。 -
油の多い揚げ物やラーメン、カレーなどの摂りすぎに気をつけましょう。

- 果物の過剰摂取は控えましょう。
-
アルコール(ビール、日本酒)、菓子類、ジュースの摂りすぎず、なるべく減らしましょう。夏場のアイス、冬ののど飴も摂りすぎないようにしましょう。

- 穀物の中では白米や食パンなどは糖分が早く吸収されて食後血糖に影響しやすいです。玄米や麦ごはんはより食物繊維が多くなりますので、工夫して摂取しましょう。
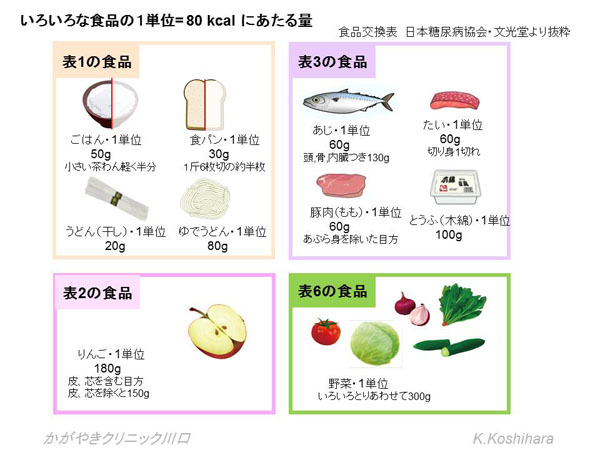
A.食品交換表の活用
毎日の食事量、カロリー計算、そしてその中での成分バランスを考えることはなかなか大変です。そこで少しでも楽に摂取量と栄養バランスを整えるために、一般に用いられているものが日本糖尿病学会の作成した食品交換表です。
- 食材を近い成分で大きく6つに分類:同じ分類の中で交換しやすい
- 1単位=80kcal :日本人のよくたべる食材が80kcalの倍数で判りやすい
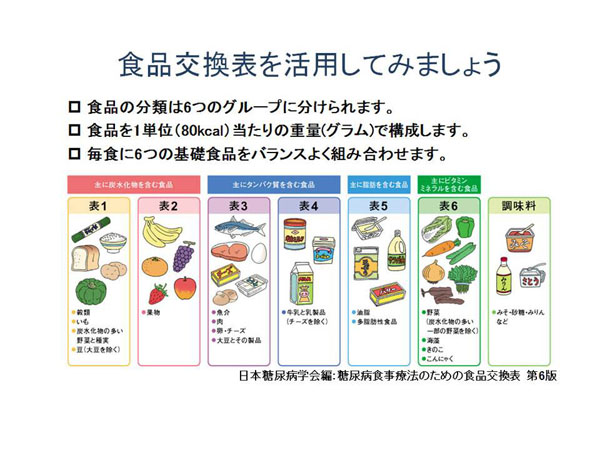
それでは、具体的にやってみましょう。
例)身長 160cm デスクワーク中心=1kg あたりの身体活動量 28kcal
エネルギー摂取量=(1.6×1.6×22) × 28 =1577 kcal 約1600kcal
1600kcalは 1600÷80(1単位)=20単位となります。そこでこの20単位を食品交換表を用いて配分していきます。食習慣や嗜好などを参考に栄養バランスを考えて振り分けていきます。
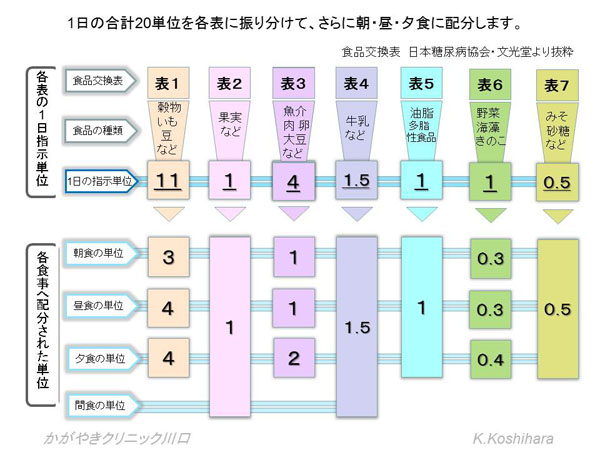
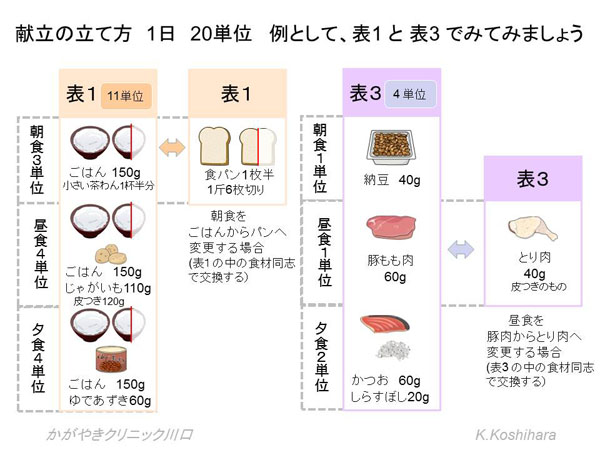
その他の表についても同様に献立を立てていきます。初めは面倒と思うかもしれませんが、頑張って1週間やってみると基本的なパターンが理解できます。あとは各表の中で部分的に食材を交換していけばいいのです。なお、食品交換表とその活用編(献立例とその応用)は全国の書店で販売されています。
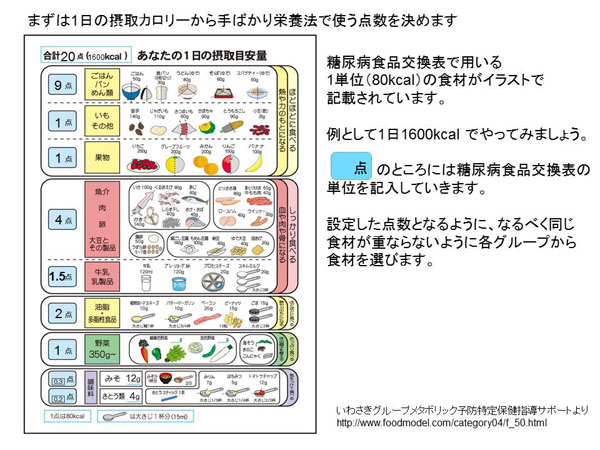
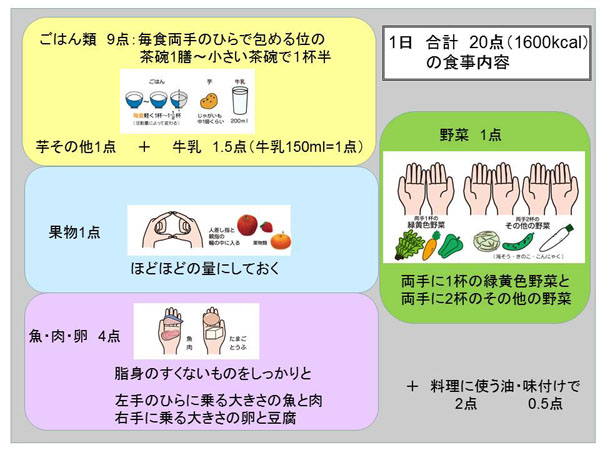
B. 手ばかり栄養法
外食のときにも簡単な目安に活かすことができるより簡易的なものです。
Ⅱ. 運動療法
まずは日常生活における生活活動でのエネルギー消費をアップしましょう。
運動を行うことで筋肉内でのエネルギーが消費されて、ブドウ糖が血管内から供給されます。その結果、当然血糖は下がります。さらに運動を持続することで、筋肉内で糖輸送蛋白体が増加して、インスリンに依存しない糖の輸送が増えます。その結果、インスリン抵抗性が改善されて、さらなる血糖の低下につながります。
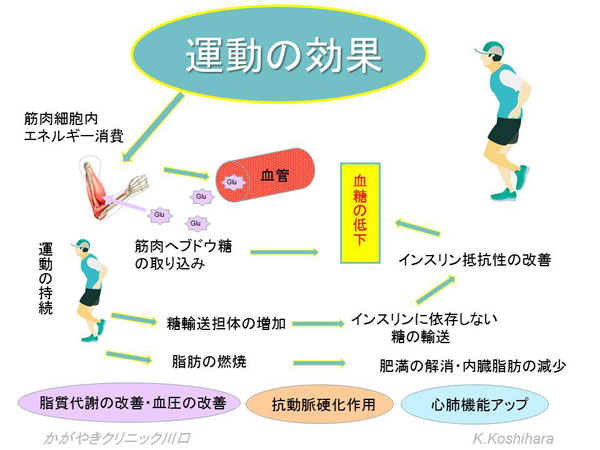
運動によって脂肪の燃焼、肥満の改善、脂質代謝への好影響、血圧降下作用、抗動脈硬化作用や心肺機能のアップにつながっていきます。
ただし、運動療法を開始する前には、隠れた虚血性心疾患がないか、心電図を含めたチェックをしておく必要があります。また糖尿性神経障害のあるひとも注意が必要です。靴づれから感染を起こしても、気づくのが遅れることがあります。
運動の効果を発揮して、かつ安全性にも配慮して運動量を決めていく必要があります。
よく使われるものに「心拍数」を目安として、目標心拍数(中等度の運動)を算出するカルボーネン法(Karvonen Formula)が用いられます。運動強度として50~70%が有酸素運動のレベルです。中等度の運動強度として50%、元々運動習慣のある人で60%, 運動習慣のなかった人や合併症のある人は40%で開始します。
Karvonen の式
[(220-年齢(歳))-安静時心拍数(/分)]×運動強度(%)+安静時心拍数(/分)
例として50歳の人で安静時心拍数が72回/分の人の運動強度50%の場合
[(220-50)- 72]×0.5+72 =121 回/分
以上より、運動時の目標心拍数は121回/分となります。
目安として、汗はかくけど人と話しながら続けられる運動量に相当します。
少なくても週2回、なるべく週3~5回は行いましょう。続けることに意味がありますので、無理せず楽しくご家族で一緒に行うと良いでしょう。
運動はインスリン抵抗性の改善、血圧や血管への好影響など様々な方向での利点があります。しかし、運動による消費エネルギーは決して大きいものではありません。血糖値の改善という面では食事療法を基本として併せて行う必要があります。
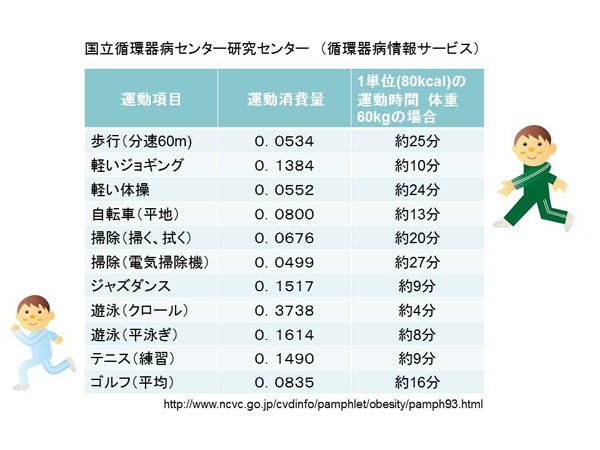
運動消費量としては1日、160~240kcal程度が適当であり、歩行で行おうと思えば1日2回約30分程度行う必要があり、約1万歩と言われる由縁です。
運動を行うにあたり注意すべきこと
- インスリン療法中、インスリン分泌促進剤内服中などは、低血糖になりやすい時間帯が あり、注意が必要です。またインスリンは原則、四肢での注射は避けて、腹壁に行います。
- インスリン療法中、運動誘発性の低血糖が運動後十数時間して起こることもあり、激しい運動のときは捕食をとり、注意深い血糖測定が必要になります。
- 準備運動、整理運動を忘れず行います。
- 運動に適した服装、シューズを履いて行いましょう。
- 寒冷時や暑熱環境下の体温調整に注意、水分摂取も適切に行いましょう。
- 整形外科的疾患がある場合は、骨に負担をかけないように筋力トレーニングを行いましょう。また水中歩行や椅子に座っての運動を取り入れましょう。
運動療法を見合わせた方が良い場合
- 空腹時血糖250mg/dl以上、尿中ケトン体中等度陽性以上などのコントロール不良
- 増殖性網膜症による新鮮な眼底出血がある場合
- 腎不全の状態
- 虚血性心疾患や心肺機能障害のある場合
- 急性感染症
- 糖尿病性壊疽
- 高度の糖尿病性自律神経障害
- 骨・関節疾患がある場合
Ⅲ. 経口血糖降下薬による治療
2012年米国と欧州の糖尿病学会から治療に関する共同声明が出されました。日本の場合は米国よりも肥満者は少なく、インスリン抵抗性の強い患者も少ないので、この治療方針がそのまま適応されるものではありません。しかし、メトホルミン(メトグルコ)は、心血管系の予後の改善、体重を増やさないこと、食欲抑制効果もあり、中性脂肪やLDLコレステロールも下げる働きも報告されています。腎機能低下や肝機能障害、アルコール依存症、脱水症、重症感染症などの禁忌や高齢者を除けば、第一選択として考慮すべき薬剤と言えます。
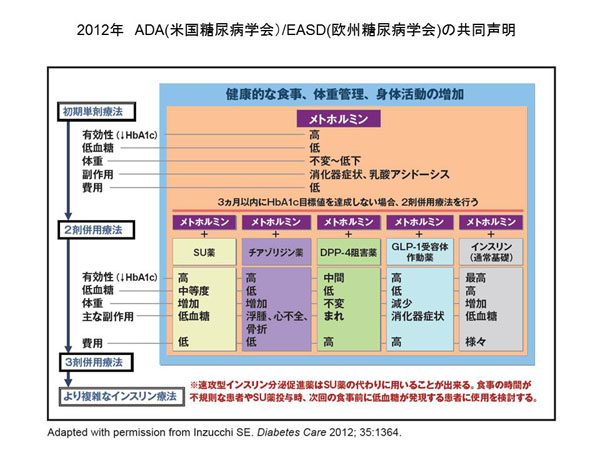
経口薬には大きく分けて7系統の薬剤があり、それぞれの作用機序から「インスリン抵抗性改善薬」「糖吸収・排泄調整系」「インスリン分泌促進系」の3群に分けられます。
経口薬を使用するにたり、インスリン相対的適応例では、インスリン導入を先延ばしにしないこと、また3剤の併用でコントロールできないときには、インスリン療法へ切り替える必要があります。
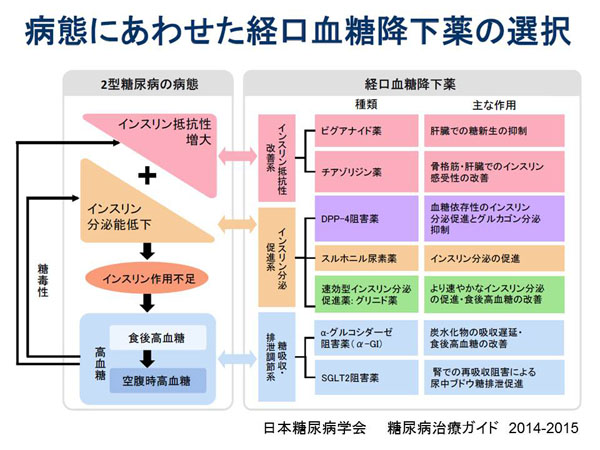
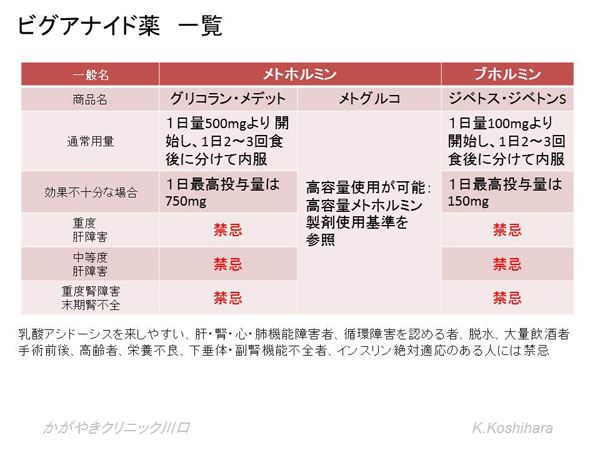
1) ビグアナイド薬
米国と欧州の糖尿病学会から第一選択薬として挙げられた薬剤です。肝臓での糖新生抑制作用が主で、末梢でのインスリン感受性増強作用もあります。単独使用では低血糖はなく、体重増加作用もありません。乳酸アシドーシスの副作用が問題になっていますが、その発生頻度は年間10万人に3人程度と極めて少なく、スルホニル尿素剤における遷延性低血糖昏睡のほうが頻度が高いことが知られています。
以下に高用量メトホルミン(メトグルコ)の使用基準を示します。
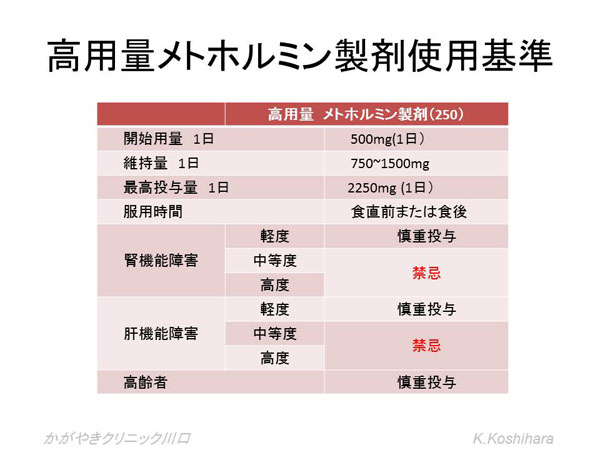
使用にあったての注意点:
- 乳酸アシドーシスを来しやすい以下の患者には使用しません:呼吸不全、心不全、腎機能低下(血清クレアチニン男性1.3mg/㎗ 女性 1.2mg/㎗以上には推奨しない)、肝硬変、アルコール依存症、脱水症、重症感染症
- 造影剤を使用する際には検査の2日前から内服中止し、検査終了後、腎機能に問題ないこと確認の上再開します。
- 主な副作用:悪心、嘔吐、食欲低下、下痢、腹部膨満など、投与開始時は少量500mg 分2から開始します。
- 風邪や胃腸炎などで食事ができないようなシックデイの時は直ちに内服中止、すぐに受診してください。
- 新規に75歳以上の高齢者には使用しない。継続して使用する場合にも必要最低量を慎重に用います。なお、メトグルコ以外のビグアナイド薬は高齢者には禁忌です。
2) DPP-4阻害剤
小腸から分泌されているインクレチン(GIP,GLP-1)は膵臓に働きかけてインスリン分泌を促進しています。しかし体内ではすみやかにDPP-4という酵素で分解されて不活化されてしまいます。そこでこのDPP-4という酵素を選択的に阻害させる働きを持つのが、このDPP-4阻害剤です。1日の血糖変動幅の改善効果もあって、高インスリン血症を回避できます。体重増加作用も認めていなく、1日1回内服の薬もあって、やや高価ですが、使いやすい薬と言えます。
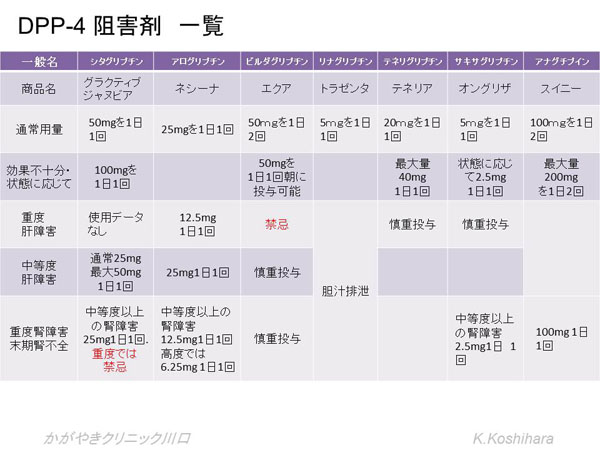
使用にあったての注意点:
- スルホニル尿素剤との併用で低血糖がくることがあるので、スルホニル尿素剤を減量してから上乗せします。また腎機能低下症例や高齢者では遷延性低血糖を起こさないようにスルホニル尿素剤の中止を検討します。
- 食事療法がしっかりと行われていないと効果が十分に発揮できません。
- インスリン療法との併用では、内因性インスリン分泌を促し、グルカゴン分泌を抑制するので、血糖の変動をおさえることができます。低血糖に注意して使用します。
- 高齢者でも使いやすい薬で副作用も少ないが、便秘を起こすことがあります。
3) SGLT2阻害剤
腎蔵におけるブドウ糖の吸収を抑制して、尿中への1日100g程度排泄を促すことで血糖を下げます。体重を減少させる効果も期待できます。そのため、やや太り気味で腎機能が良好な若年から中年のひとに使いやすい薬です。1日約400kcalの糖が利用できないため、内臓脂肪から消費されていくことにつながります。脂肪の分解を促進する結果、ケトン体が増加するので、インスリンが十分働いていない場合にはケトアシドーシスのリスクがあります。また痩せた人では筋肉からエネルギーが消費されてしまうので、適していないと言えます。
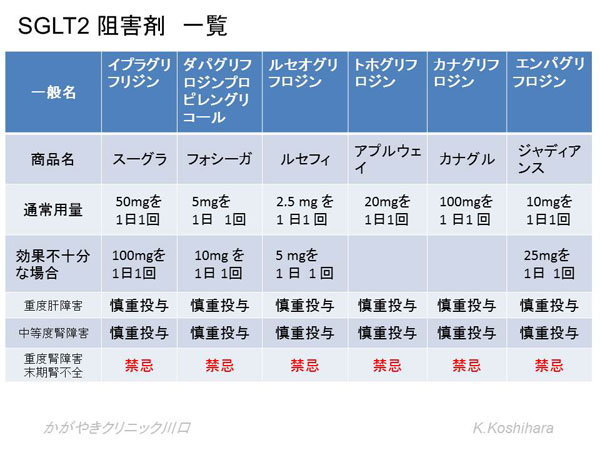
使用にあったての注意点:
- 発売されて間もない薬であり、使用後の経過を慎重にみていく必要があります。
- 尿路感染、性感染症、多尿や頻尿に伴う脱水、ケートシス、皮疹、脳梗塞などの副作用に注意が必要です。
- 脱水防止のため、日頃より500ml前後多く水分を取るようにしましょう。
- 発熱、おう吐、下痢などで食事が十分摂れないような場合(シックデイ)時には必ず休薬してください。
- 内服中は尿糖検査や採血での1,5-AGの検査は血糖コントロールの指標にはなりません。
4) α-グルコシダーゼ阻害薬
経口で摂取した炭水化物は、唾液や膵臓のアミラーゼで分解された後に二糖類となって、小腸へ到達します。小腸ではα-グルコシダーゼによって単糖類に分解されてから体内へ吸収されます。α-グルコシダーゼ阻害薬は小腸において二糖類への分解を阻害することで、体内への吸収を抑制します。食後の血糖上昇を抑えてくれます。HbA1cの改善率はやや低いものの、食後血糖の上昇を抑えるため心血管系の病気の発症リスクを抑える効果が期待できます。

使用にあったての注意点:
- 単独では低血糖は起こさないが、他の薬剤との併用で低血糖をおこすことがあります。その場合は、必ずブドウ糖を摂取することが必要です。砂糖などは二糖類であり、薬の影響で血糖が回復しきれません。
- 小腸で吸収しきれない二糖類が大腸の細菌で分解されるため、ガス産生が多くなります。その結果、腹満や放屁、下痢などを起こしやすくなります。場合によっては夕食前1回から開始して、少しずつ増やす方法があります。
- まれですが、劇症肝炎の報告があります。定期的な肝機能検査(内服開始半年間は毎月)が必要です。
5) チアゾリジン薬
脂肪細胞から分泌されるアディポネクチンという蛋白を増加させて、細胞内の脂肪酸を減少させる。抗動脈硬化作用やインスリン抵抗性の改善作用が認められる。肥満、インスリン抵抗性のあるひとに適しています。

使用にあったての注意点:
- Na再吸収増加や脂肪細胞分布の変化に伴う体重増加、国内でも0.5~2kgの体重増加の報告があります。食事療法をしっかりと行う必要があります。
- アメリカ循環器学会・アメリカ糖尿病学会による共同コンセンサスステートメントでは心不全:NYHA Ⅲ以上(日常的な身体活動以下の労作での自覚症状あり)、EF40%未満では投与すべきでないとしています。
- 海外のチアゾリジン誘導体の臨床試験において、女性において骨折のリスクが高まるという報告があります。骨粗しょう症の危険性が高い場合には投与を慎重に検討する必要があります。
- 数%に血液検査にてLDHやCPKの上昇がみられているので、検査の解釈に注意が必要です。
6) グリニド薬(速効型インスリン分泌促進薬)
膵β細胞膜上の受容体に短時間作用して、ブドウ糖による生理的なインスリン分泌追加作用を発揮して、食後の高血糖を是正する。スルホニル尿素剤と比較して、作用時間が短いので低血糖を起こしにくい特徴があります。食後の高血糖改善作用から、抗動脈硬化作用も期待できます。インスリン療法であるベーサルボーラス療法からのインスリン減量や中止時に、持効型インスリンと併用して使うこともできます。
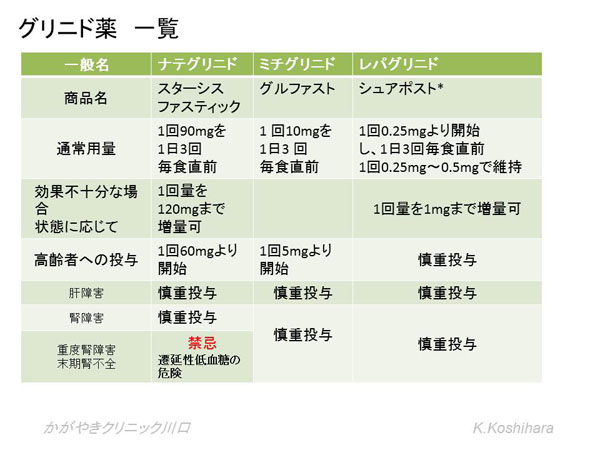
使用にあったての注意点:
- 必ず食直前に内服します。1食程度抜けても低血糖は起こさないが、食事量が慢性的に低下してきたときに内服を継続すると低血糖を起こします。必ず医師に相談しましょう。
- スルホニル尿素剤との併用はできません。
- 重篤な低血糖の頻度はすくないですが、高齢者、腎機能障害者は医師と相談して慎重に投与します。
- レパグリドは他の薬剤より作用時間が長く、効果がより強目です。
7) スルホニル尿素(SU)薬
経口薬として歴史的に最も古くから使用されている薬剤で、血糖降下作用が強い反面、低血糖のリスクも高くなります。膵β細胞膜上の受容体に結合して、インスリン分泌を促進して、服用後短時間で血糖を下げます。インスリン分泌能が比較的保たれているけれど、食事療法や運動療法でも改善しないインスリン非依存状態の人に適しています。高度の肥満やインスリン抵抗性の強い人には適していません。また漫然と継続していくと膵β細胞の機能低下につながるため、必要最低量を使用してできる限り減量に努めていく必要があります。

使用にあったての注意点:
- 食後高血糖は改善できないため、厳格な血糖コントロールを試みようとすると夜間や食前の低血糖の危険があります。
- 腎機能低下、加齢とともに低血糖性昏睡を合併症で起こす潜在性が高まります。極力、他の薬剤への切り替えを検討していく必要があります。
- 表には効果不十分な場合の最大投与量を掲載していますが、投与量をそこまで増やす必要性がある場合は、インスリン療法を含めた他の治療法を検討すべきです。
- 他のクリニックでオイグルコン・ダオニールを飲まれていた場合、当院では1.25mg以上の投与はリスクが高まることから処方は控えて、他の薬剤を検討します。
- 体重増加を来しやすく、単独投与は極力しません。併用療法で通常量の半分量から開始します。
- HbA1c 7%未満では減量、中止を検討します。高齢者では使用を控えます。
- グルコーススイングは大きく、動脈硬化増悪のリスクがぬぐえません。
- DDP-4阻害薬やSGLT2阻害薬などの併用をするときは、SU薬をたとえ小量内服でも一旦半量にして経過を見る方が安全です。
Ⅳ. インスリン療法
インスリンはそもそも膵臓のランゲルハンス島のβ細胞から分泌されるホルモンです。糖を直接経口摂取しなくても、炭水化物の摂取でも、体内では小腸においてグルコールに分解されてエネルギーとなって消費されます。ただし、すべてがエネルギー消費に回されるのではなく、余剰分は体内の蛋白質と糖化反応を起こして蓄積され、血管、腎臓、網膜などにダメージを与えていくことになります。そこでインスリンが、筋肉や脂肪組織へのグルコースの取り込み、肝臓における糖新生の抑制などの働きで、血糖を抑え、余剰なグルコースを減らしてくれます。
食事によって血糖値が上がると膵β細胞が感知して、インスリンの分泌が高まります。生理的には「基礎インスリン分泌」と「追加インスリン分泌」に大きく分けることができます。
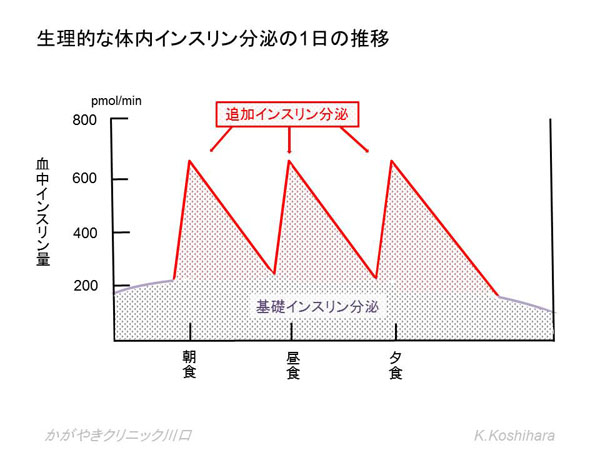
膵臓からは一日中、一定量のインスリンが分泌されています。グラフの紫模様の箇所に相当し、「基礎インスリン分泌」と言われるものです。そして食事を摂った後に追いかけるように赤模様のインスリン分泌があります。これが「追加インスリン分泌」です。
次に糖尿病患者さんにおけるインスリンの分泌パターンを見てみましょう。
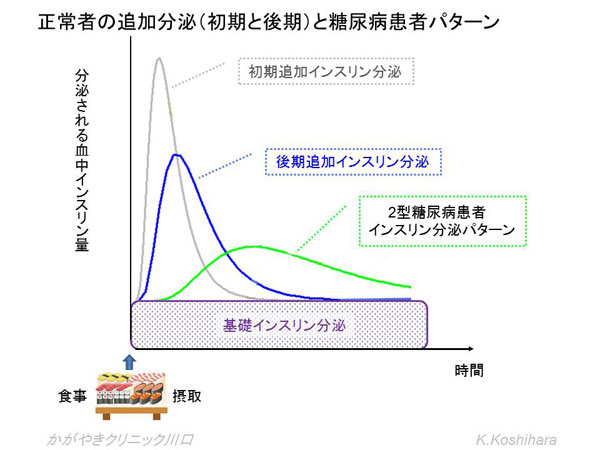
食事の摂取後にまずは初期追加インスリン分泌があり、引き続き後期追加インスリン分泌が起こります。2型糖尿病の患者さんでは、食後もインスリン分泌の反応開始までの時間が遅れ、かつ反応ピークもなだらかなカーブです。糖尿病を発症するとまずは初期追加分泌が低下します。その結果、食後の血糖値が上昇、後期追加分泌でそれを抑えようと膵臓が頑張ります。その状況が長く続くと、後期追加分泌も落ちてきてしまいます。そして最終的には基礎インスリン分泌も落ちてくることになります。その結果、夕食後に間食せずに寝て、早朝で採血した空腹時血糖が上昇しているという病態に至っているということです。「空腹時血糖が少し高いけどたいしたことないよ。」と都合のいい解釈は大きな間違いです。「空腹時血糖が上がってしまうほど膵臓が壊されている、大変だ!」と考えるべきです。
治療にあったては、本来ならば十分量分泌されていたインスリンが不足している状態、その不足機能を補ってあげるようにインスリンの補充を行うことが理想的です。すなわち生理的なインスリン分泌パターンに近づけてあげることが大切です。
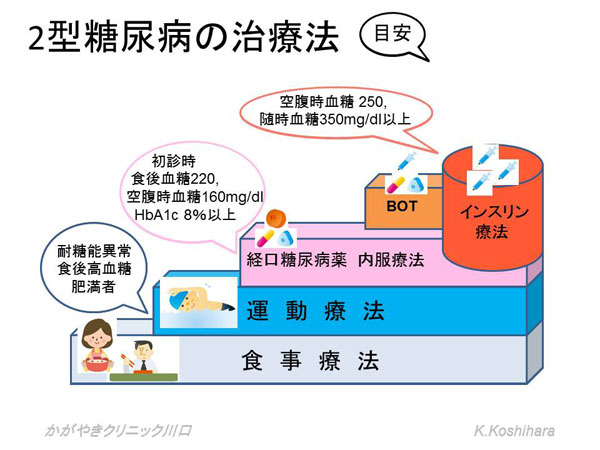
インスリンが必要な状態でありながら、導入が遅れることで導入後の血糖コントロールがより困難となることが判っています。インスリン療法は最後の砦などという認識は間違っています。少しでも膵臓を含めた臓器障害を抑えて、食事・運動療法の基本をしっかりと継続していくことが重要です。
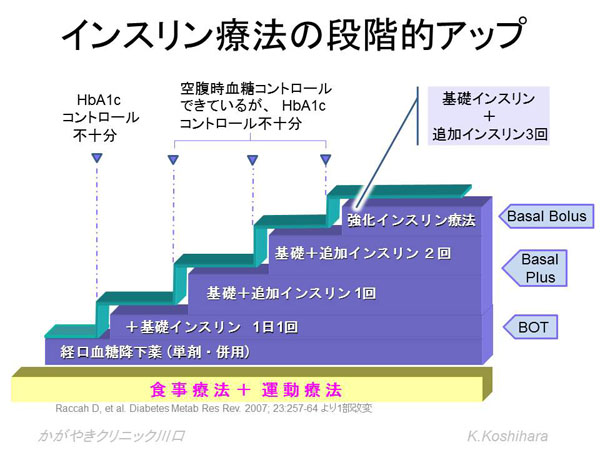
1) BOT (Basal supported Oral Therapy)
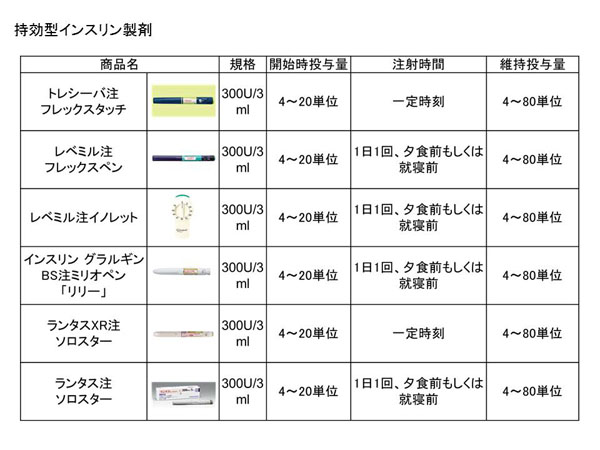
今まで経口糖尿病薬を飲んでいたけど、どうもコントロールが上手くいかなくなってきた、そのようなときに外来で内服を継続しつつ、インスリンを開始する際に最も抵抗が少ない方法です。具体的には持効型インスリンを用いて基礎インスリン分泌を補ってあげます。1日1回の注射で始められます。
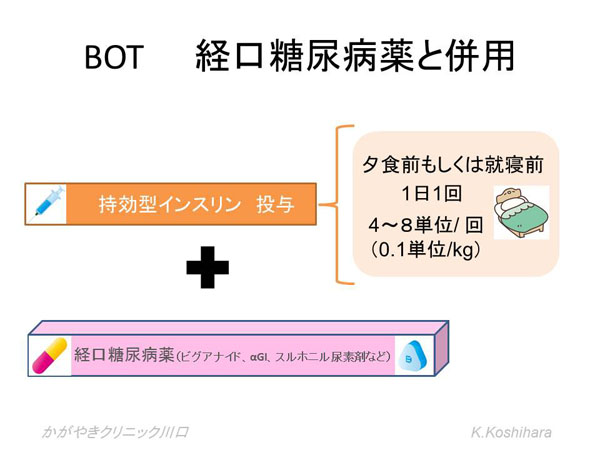
外来で1~2週毎に空腹時血糖を評価しつつ、経口薬の減量、インスリンの増量を行っていきます。当初はスルホニル尿素剤は減らさないか、DPP4阻害剤併用時など低血糖の危険性もあり、患者さんの生活習慣も参考に中等量内服している場合は減量も検討します。
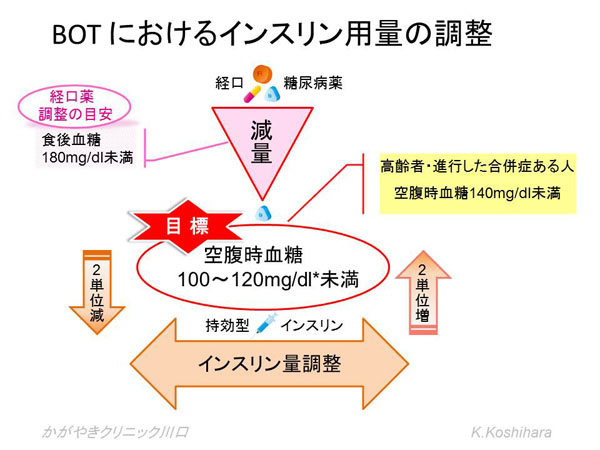
2) BOT plusからBasal Bolus(強化インスリン療法)へ
空腹時血糖値がBOTで目標値に達成しても、食後血糖が十分に改善できない場合には、食前の超速効型インスリンの追加投与が必要になります。生理的なインスリン分泌へ近づけるために、最終的にベーサルボーラス(強化インスリン)療法へ移行する必要もあります。
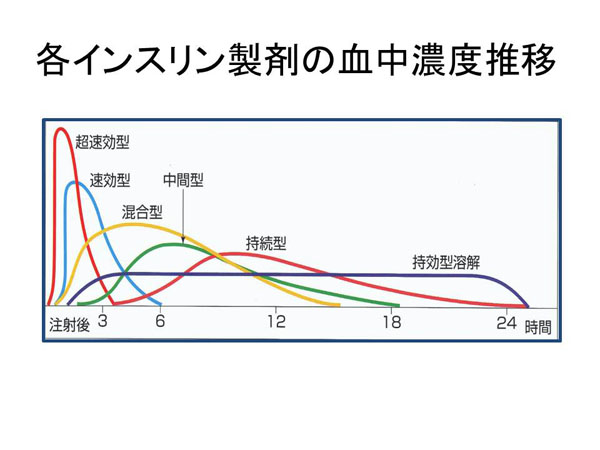
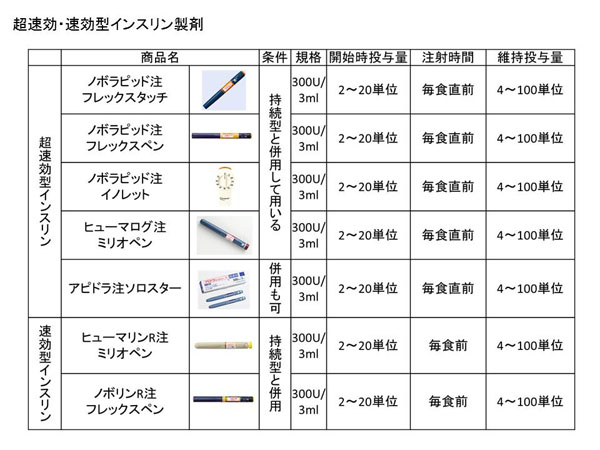
参照)インスリン製剤にはその効果が発現するまでの時間と効果持続時間の違いから、超速効型から持効型まで複数のタイプがあります。
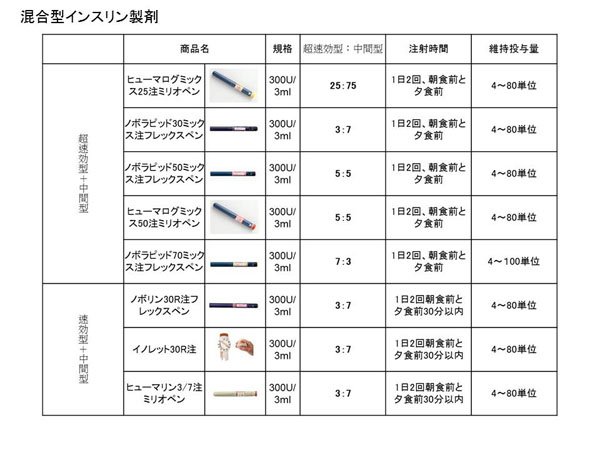
3) 混合型インスリン2回注射療法
朝と夕の時間帯でのインスリン注射、昼の注射がないので、患者さんにとっては受け入れやすい治療法です。Low mix製剤(超速効型インスリンを25~30%含む)と High mix製剤(超速効型インスリンを50~70%含む)ものがあり、1日2回投与となるとLow mix製剤が適しています。昼食後に高血糖を来しやすく、コントロールという面からはどうしても不十分になりやすく、また理想的な強化インスリン療法への移行が困難であることから敢えてお勧めできない治療法です。
4) 強化インスリン療法
基礎分泌:中間型もしくは持効型インスリン(BOTの項目に製剤一覧あり)
追加分泌:速効型もしくは超速効型インスリンを組み合わせて、生理的なインスリン分泌に極力近づけた治療法です。なお、基礎分泌が保持されている患者さんでは追加分泌分のみインスリン補充を行います。また夜間の低血糖も起きにくく、より安全にインスリン投与量を適切量に調整しやすい治療法です
。
最後に各種インスリン製剤を用いた治療法における血中インスリン濃度の推移をグラフ化したものを「日本糖尿病学会編 糖尿病治療ガイド 2012-2013 文光堂 p62」より抜粋したものを掲載します。
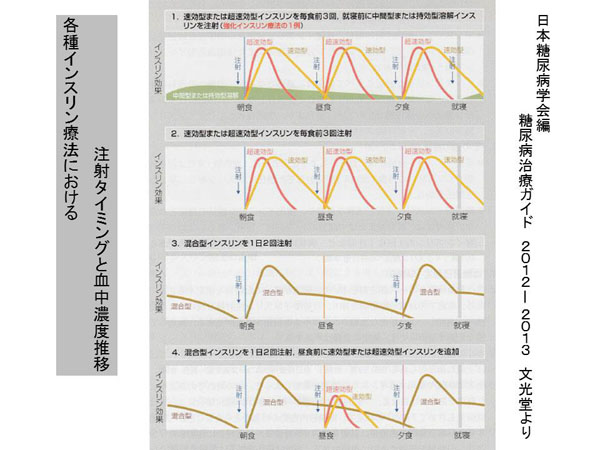
日々の積み重ねの結果、生理的インスリンパターンに近づけることができる継続性の担保できる治療法を選択して、毎日の暮らしの中で根気よく行っていくことが、合併症を防げる唯一の手段と言えます。
シックデイへの対策
インスリン療法、経口糖尿病薬内服中に、発熱、下痢、嘔吐をきたして、食欲低下で食事が十分に摂れない状況では、血糖が著しく上昇したり、ケトン血症を起こす可能性があります。嘔吐や腹痛がひどくなり、場合によっては意識が朦朧としてくる事態になりかねません。日頃からどうすべきか1度考えておきましょう。
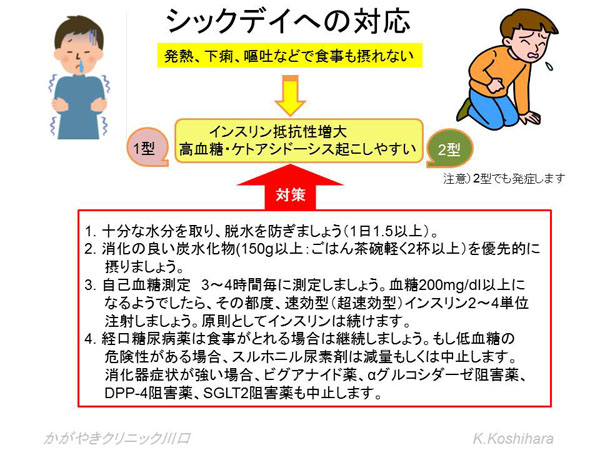
注意)対応が判らないときは早めに受診しましょう。また対策を行って2~3日以内に病状が改善しないときは医療機関を受診しましょう。
慢性合併症
1.糖尿病性網膜症
小血管合併症の代表的なもので、血管壁の細胞変性、基底膜の肥厚による血流障害、血液成分の露出が原因で以下のような病態が起こります。
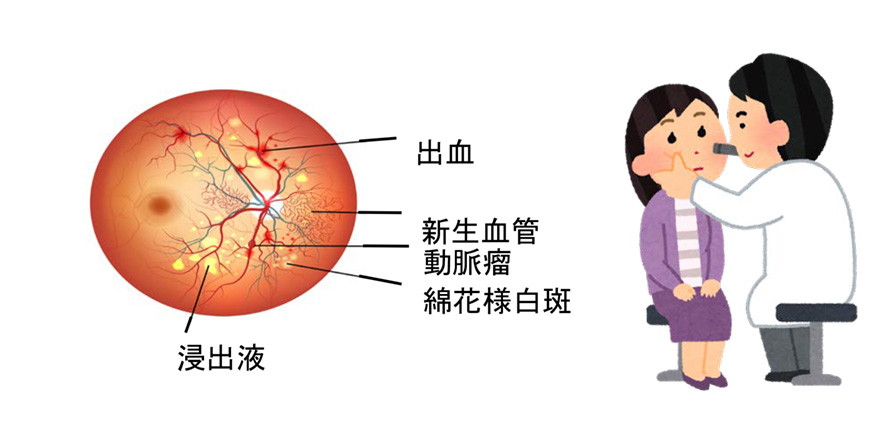
①正常 ②単純網膜症 : 血糖管理を行うことでさらなる進行を抑制する
③増殖前網膜症 ④増殖網膜症:光凝固など眼科的治療が必要です。
ただし、たとえ正常であっても、半年から1年に1回は眼科で定期的な診察が必要です。
糖尿病と診断がついた方でまだ眼科で定期的受診をされていない方には、連携している医療機関である森田眼科を紹介いたします。
2.糖尿病性腎症
腎臓は小血管が豊富な組織で、眼底と同様な血管病変が起きてきます。特に糸球体が障害され、その結果、まずは微量なアルブミンが尿中に出るようになります。早期から病状を把握して管理していくことが大切です。
糖尿病腎症病期分類

(参考:かがやきニュース「まだ間に合う!糖尿病は尿検査が重要)」)
腎臓の病態によって、日常生活における注意点や食事で気をつける点が違ってきます。

(参考:かがやきニュース「CRA症候群に陥っていませんか?」)
(参考:かがやきニュース「貧血、年だからとあきらめていませんか?」)
3.糖尿病性神経障害
他の合併症と違い、障害臓器が限定されず、その結果漠然として患者さんも医療者側にも捉えにくい病態です。しかし、症状は不可逆性で、早期からその病態を認識し、進行を食い止めるために適正血糖のコントロールに努めていかなければなりません。
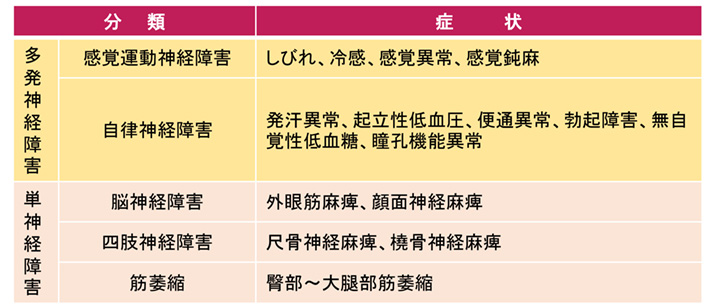
感覚低下やしびれ感、ジンジンする違和感などが両側対照的に末梢側から起こることが特徴的です。ビタミン欠乏や甲状腺機能低下症など他の原因がないかどうかの確認が必要なこともあります。
そしてその診断と進行状態を把握するために、アキレス腱反射や音叉を用いた振動覚の確認、竹串を用いたPin- Plickテストなどを行います。

治療として最も重要な事は、血糖管理や脂質異常症の治療、禁煙などの生活習慣の改善になります。
ただし急激な血糖降下など血糖の変動は症状の悪化を招くことがあります。神経障害は不可逆性であり、さらには糖尿病初期からの厳格な血糖管理が最も重要です。
4.大血管症障害
I. 心筋梗塞などの冠動脈疾患
典型的な胸痛を感じず、また複数の血管にまたがっていることも多いので注意が必要です。動脈硬化が疑われる場合には積極的な検査が必要になります。
また肥満などの代謝改善がされないまま、漫然とスルホニル尿素(SU)薬で血糖のみ低下させることはよくありません。メトホルミンが冠動脈疾患予防に有効なこと、チアゾリジン薬が大血管症の二次予防にも有効と言われています。
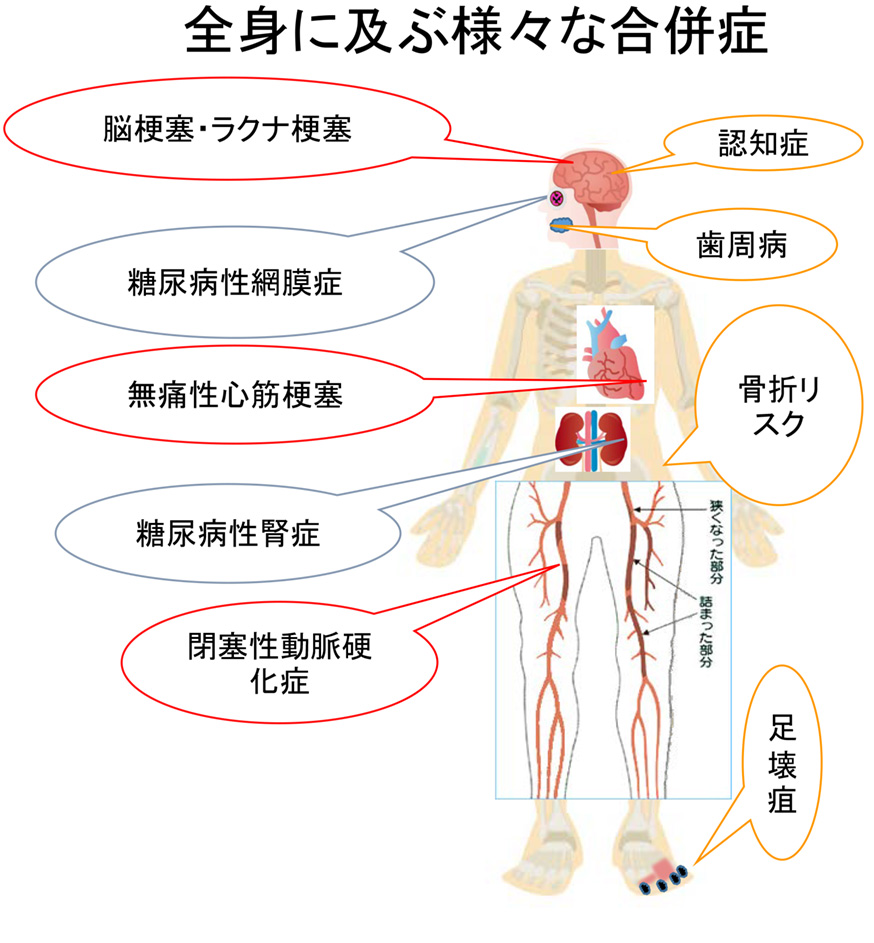
II. 脳血管障害
血糖の正常の人と比較して、脳梗塞の発症が2~4倍多いと言われています。アテローム血栓性脳梗塞が多く、また高血圧合併者も半数ほどいることからラクナ梗塞も多いことが判っています。日頃からの血糖のコントロールが重要なことは言うまでもありませんが。高血圧の人は家庭血圧をしっかりと測定し、125/75mmHg以下にするよう心がけましょう。
III. 末梢動脈疾患
閉塞性動脈硬化症
病状の進行程度から以下の分類がよく使われます。
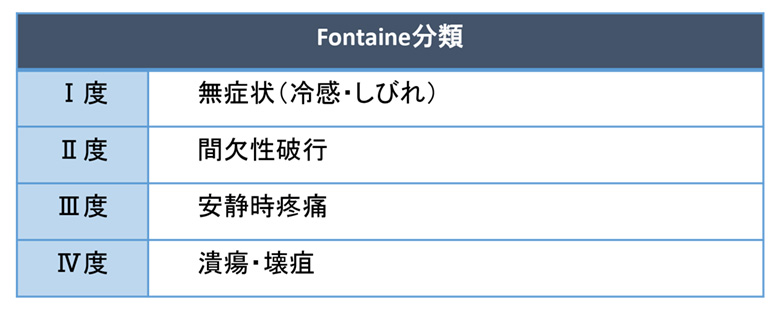
下肢皮膚温の低下や足背や後脛骨動脈の拍動の減弱が診断の参考になります。間欠性破行とは、しばらく歩くと下肢の痛みやしびれを感じてしまうことです。しかし、休むことでまた歩くことが可能になります。糖尿病が原因の血管性破行と脊柱管狭窄症のときに見られる神経性破行があります。神経性破行の場合には、立位で休んでも痛みやしびれが取れず、腰を前傾にしてしゃがむことで症状が緩和します。
Fontaine分類 I、IIまでは側副血行路増強の目的で運動療法の効果も期待できます。薬物療法としては、心不全がなければシロスタゾールを使います。
5.足病変
潰瘍、壊死などの足病変は、神経障害と虚血、またその両者が混在しています。さらには末梢性閉塞性動脈疾患を合併していることが多い。神経障害性のものでは足部が暖かく、潰瘍を形成して、かつ感染を起こしていることもあります。これに対し、虚血性のもので感染を起こしていないと、足趾の先端やかかとに見られ、冷たく、ミイラ化していることもあります。
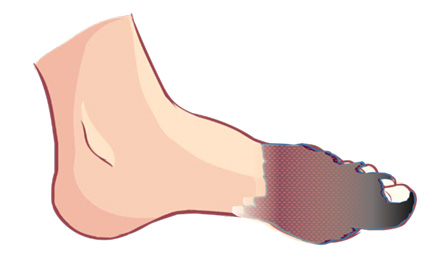
自律神経障害を起こしていると、汗がすくなく、皮膚が乾燥し、亀裂もはいりやすいのです。かつ痛みを感じにくくなっています。たとえ自覚症状がなくても、毎日足部を観察して、傷や白癬などの感染がないかを自ら確認を怠らないことが大切です。
6.骨病変
骨密度に関係なく、骨折リスクが高いことが判っています。2型の糖尿病では骨密度はむしろ高いこともあるのです。また1型糖尿病においても骨密度の低下レベル以上に骨折リスクが高いのです。根本的には血糖コントロールが重要になります。なお、高齢女性においては、チアゾリジン薬は骨折リスクを上昇させると言われています。

7.手の病変
手のこわばり、指の動きが制限されることがあります。手根管症候群、狭窄性屈筋腱腱鞘炎*、Dupuytren拘縮**などが原因で症状が強い場合は整形外科の受診が必要になります。
*母指を動かす腱の炎症
**手掌から指にかけてこぶのようなものができ、ひきつられます
8.歯周病
口腔内の嫌気性菌の感染による歯周組織の慢性炎症であり、糖尿病患者においては重症化しやすいのです。歯肉の腫脹、やがて歯根部の歯肉が退縮し、歯が長くなったように見えます。歯周ポケットが深くなり、出血や口臭の原因となります。最終的には歯が抜けてしまいます。
また歯周病は口腔内だけの問題ではありません。慢性的な炎症が、インスリン抵抗性を増し、血糖値を上昇させてしまいます。さらには命に直接関わる心筋梗塞や感染性心内膜炎を起こしやすくするのです。

9.認知症
2型糖尿病がアルツハイマー型認知症や脳血管性認知症を発症させやすくすることが判っています。
また糖尿病独自の認知症があることも指摘されています。
(参考:かがやきニュース「血糖コントロール重要!認知症予防」)
記憶力よりも、注意・集中力低下や遂行機能障害が目立つのが特徴です。頭部CTの画像では、海馬の萎縮が軽度で、脳SPECT(脳の局所的な血流評価が可能な検査)においてはアルツハイマー型に特徴的な後部帯状回の血流低下は認めない傾向があります。