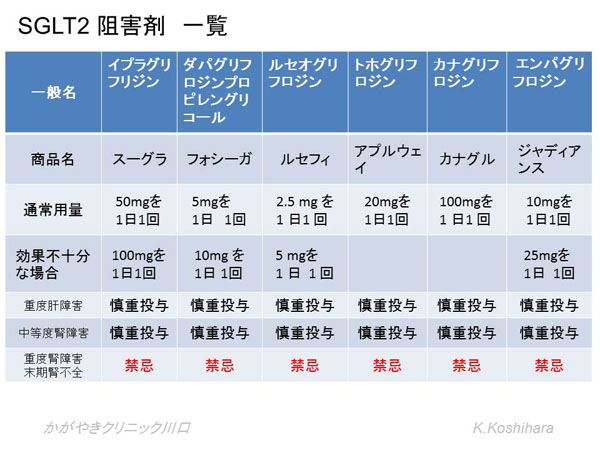
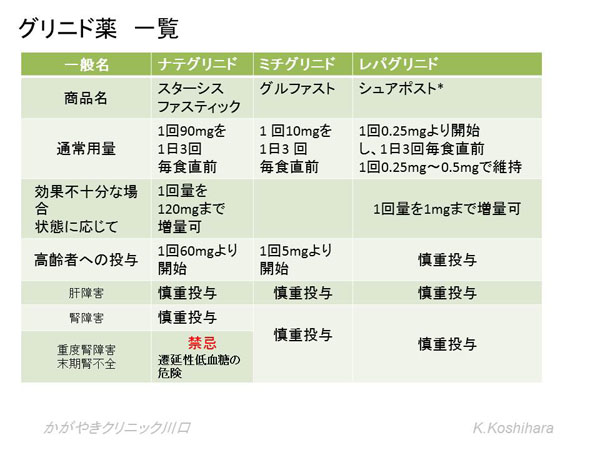
���A�a�ɂ���
���A�a�̕���
���A�a�͑傫��������4�̃^�C�v�ɕ��ނł��܂��B
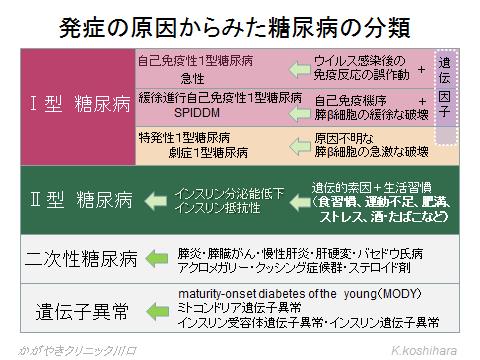
�T�^���A�a���X���̃����Q���n���X��β�זE�̔j��ɂ���Ĕ��ǂ�����̂ŁA���ȖƉu�@���Ŕ��ǂ��鎩�ȖƉu���Ƃ��̌��������炩�ł͂Ȃ��������ɕ������܂��B���ĂƔ�r���ćT�^���A�a�͏��Ȃ��X��������܂��B�T�^���A�a�̒��ɂ́A�ɏ��i�s�����ȖƉu���T�^���A�a�ƌ����āA���ǂ��������Ȃ��߇U�^���A�a�Ɗ��Ⴂ����Ă�����̂�����A���ӂ��K�v�ł��i�Q�ƁF�����₫�j���[�X�@����27�N10��9���j�B��ʏW�c�ɂ�����I�^���A�a�̔������Ɣ�r���āA���҂���̉Ƒ��ł̔��Ǘ���100�{�قǑ����A��`���q���֗^���Ă��邱�Ƃ������Ă��܂��B
�܂����ǂ̂��������ƂȂ�E�C���X�����Ƃ��ẮA�R�N�T�b�L�[B�Q�A�����v�X�A���^�A���]�AA�^�̉��A�T�C�g���K���A�����E�я��v�]�AEB �E�C���X�Ȃǂ��������܂��B
�U�^���A�a�̓C���X��������ቺ��C���X������R�����������f�����܂ޕ����̈�`�q���q�ɁA�����b�H�Ȃǂ̉ߐH�A�^���s���A�얞�A�X�g���X�Ȃǂ̊��v����������Ĕ��ǂ��܂��B
�C���X�����Ƃ�
�X���̃����Q���n���X���̃��זE�ō���Ă���z�������ł��B�X���ŕ��傳�ꂽ��ɁA�̑����o�R���đ̑S�̂̑g�D�ɍs���킽��܂��B���̌�A���̂���̑���ؓ��A���b�g�D�Ȃǂ̍זE���ɂ���C���X������e�̂ƌ������āA�u�h�E���̍זE���ւ̎�荞�݁A�G�l���M�[���p�⒙���A����ς����̍����A�זE�̑��B�Ȃǂ𑣐i���铭��������܂��B
�K�ȃC���X�����̋����Ƒg�D�ɂ�����C���X�����̕K�v���̃o�����X���ۂ���邱�Ƃ���ł��B�C���X�����̕��傪�s��������A�C���X�����̍�p�ւ̒�R���������Ȃ�ƁA�C���X�����Ƃ��Ă̓����i��p�s���j�̒ቺ�𗈂��A�����l���㏸���܂��B�����l�������Ȃ��Ă���ƁA�̂ǂ̊����A�����𑽂���肽���Ȃ�A�A�̉�������A�̏d������A���₷���Ȃǂ̏Ǐł܂��B�ł��A�|���͎̂��o�ǂ����܂�Ȃ�����ƕ��u���āA�Ԗ���t���Ȃǂ̔������ǂ̏�Q��S�g�̓����d����i�W�����邱�Ƃł��B�����āA�������_�o��Q�Ȃǂ̗l�X�ȍ����ǂ������N�����Ă������ƂɂȂ�܂��B
���A�a�̐f�f�̂��߂̔���
�T. ���A�a�̐f�f
- �u���A�a�^�v��2��ȏ�m�F�ł����ꍇ
- �u���A�a�^�v�@�{�@�ȉ��̂����ꂩ����
- A. �����A�����A���A�A�̏d�����Ȃǂ̓T�^�I�Ǐ�������͊m���ȓ��A�a���Ԗ���
- B. HbA1c(NGSP)��6.5%�ȏ�
- �ߋ��Ɂu���A�a�^�v�������������f�[�^������ꍇ���LA,B�̑��݂��m�F�ł���B
�u���A�a�^�v�̔���

���E�^�̒��ł�����2���Ԓl��170mg/㎗�ȏ�ƍ��߂ȏꍇ�A��菫���A���A�^�ɂȂ�₷���ƌ����܂��B
75g�o���u�h�E��������
1�j�O�����߂ɗ[�H���ς܂���āA���̌�A10���ԐH���������ɗ��@���Ă��������B�����̓����Ă��Ȃ������␅�̐ێ�͂��܂��܂��A�W���[�X�A�����A������~���N����̃R�[�q�[���͍T���Ă��������B
2�j�̏�Ԃō̌����s���܂��B
3�j�u�h�E���i�����u�h�E��75g�𐅂ɗn�������ʂ̂��́j�����݂܂��B
4�j30����A1���Ԍ�A2���Ԍ�ɍ̌������܂��B
5�j�����I���܂ŋi����^���͍T���Ă��������B

�U. �C���X��������w�� (insulinogenic index)
�������C���X�����l�i30���l�|0���l�j�iμU/㎖�j
�������l�i30���l�|0���l�j�img/㎗�j
�X���זE����̃C���X��������ɂ́A���̊�b����ƐH���ێ�ɔ�������������ǃz�������̏㏸�ɘA�����Ă��̕���ʂ���������lj����傪����܂��B���������ɂ���Č����㏸�ɑ��邱�̃C���X�����̒lj�����\��]������̂��A�C���X��������w���ƂȂ�܂��B���̒l��0.4�ȉ��ł͏�������\���ቺ���Ă��邱�ƂɂȂ�A���������ɂ����Ă��Ƃ����E�^�Ɛf�f����Ă��A���̎w����0.4�ȉ��̏ꍇ�͏����I�ɓ��A�a�ֈڍs����m���������ƌ����܂��B
�܂����i0���l�j�̃C���X�����l��15μU/㎖�ȏ�̏ꍇ�́A�C���X������R�����̑��݂��l�����܂��B
���C���X������R��
�����̃C���X�����Z�x�Ɍ��������C���X�����̓����������Ȃ��Ȃ��Ă����Ԃ������܂��B�C���X�����ɝh�R���镨�������݂�����A�g�D�̍זE��̃C���X������e�̂̐��̌����Ȃǂɂ���Ĉ����N���������̂ł��B�����Ƃ��āA��`�I�ȗv���A�얞�A�^���s���A�����b�H��X�g���X�Ȃǂ��������܂��B���ɔ얞�͑傫���e�����܂��B
�܂����̃C���X������R���͓��A�a�̎��Âɉe��������肩�A������ӈُ�⓮���d���A�����č��������������N�����܂��B���A�a���҂���ɂ����鍂�����ǂ̕p�x�́A�A�a���҂���̖�2�{�ƌ����Ă��܂��B
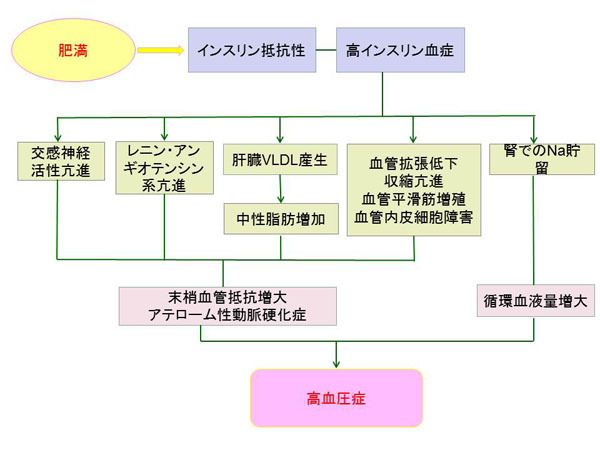
�Ȃ��A�������l��140mg/㎗�ȉ��̏ꍇ�ɂ́A���C���X������R���𐳊m�ɕ]��������@�Ƃ��āAHOMA-R������܂��B
HOMA-R = ���C���X�����l�iμU/㎖�j�~�������l
405
���̒l��1.6�ȉ��͐���A2.5�ȏ�̏ꍇ�ɂ͒�R��������ƌ����܂��B���l���傫���قǒ�R��������ƍl�����܂��B�U�^���A�a�Ŕ얞�̂�����͍����Ȃ�X��������܂��B
���Ӂj
���łɃC���X�����Ö@���s���Ă���ꍇ�A�C���X��������w����C���X������R���̕]���ɂ����Č����C���X�����l��p���čs�����Ƃ��ł��܂���B������C�y�v�`�h��p���܂��B�C���X�����͂��̑O��́i�v���C���X�����j���X�����זE�ł����A���咼�O�ɍy�f�ɂ���ĕ�������ăC���X������C�y�v�`�h�iCPR�j���ꂼ��1���q����������܂��B
���������āACPR�𑪒肷�邱�Ƃɂ���āA�C���X��������\�𐄑����邱�Ƃ��ł��܂��B
�C���X��������\�w���́i�����j�C���X������p���Ȃ��]���@
1�j �� C�y�v�`�h�@0.5ng/㎖�ȉ�
2�j 24���Ԓ~�A �A�� C�y�v�`�h�@20��g/���ȉ�
��L�̏ꍇ�A�C���X�����Ö@���K�v�ƂȂ��Ă��܂��B
3�jC�y�v�`�h�C���f�b�N�X
CPI�� ������CPR�l(ng/㎖)�@�~�@100
�@�@�@�@�@�������l(mg/㎗)
CPI��1.2 �̏ꍇ�A�H���Ö@�E�^���Ö@����{�Ƃ���
�o����ŃR���g���[�����\�ȏ�Ԃł��B
CPI��0.8�̏ꍇ�̓C���X�����Ö@���K�v�ƌ����܂��B
�������l��140mg/㎗�ȏ�̏ꍇ�ɂ́ASUIT �C���f�b�N�X
�����M���x���������̂ł��B
1485�~������CPR�l�ing/㎖�j
�@�@�������l(mg/㎗)�|61.8
����ł� 50 �ȏ�A20�`30�ȉ��ł̓C���X�����Ö@���K�v�ł��B
���A�a���Â̖ڕW�ƃR���g���[���̎w�W
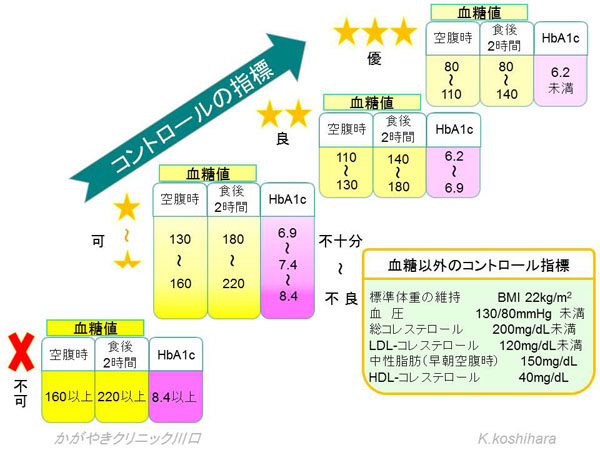
�����A�a�̎��Â̖ڕW�l�͊��҂���ɂ���ĈႢ�܂��B
�Ⴆ�Ό����R���g���[�����s�ǂœ��A�a�Ԗ��ǂ����������ЂƂł́A�}���Ɍ����������Ă����ƖԖ��ǂ��������܂��B�ɏ��ɉ����Ă����Ȃ���Ȃ�܂���B
�܂��O���R�[�X�X�C���O�i�����̂�炬�j���_���X�g���X�����A���ǂɈ��e�����y�ڂ��܂��B�܂��X���z�j���A�f�܁i�A�}���[��® , �I�C�O���R��®�A
�_�I�j�[��®�A �O���~�N����®�Ȃǁj�̓�����C���X�����Ö@���s���Ă��邲����҂ł́A�����o�̒ጌ�����N�����Ă��邱�Ƃ�����A���ӂ��K�v�ł��B
���A�a�̎���
�傫�������āA�H���Ö@�A�^���Ö@�A�Ö@�i�o����E�C���X�����Ö@�j�ƂȂ�܂��B
���̒��ł��܂��H���Ö@�A�����ĉ^���Ö@����{�ƂȂ�܂��B
�T. �H���Ö@
������ӂُ̈���C�����A�����A���������ǍD�ɂ��Ă������ƂŁA�a�C�̐i�s��}�����Ă����Ɠ����ɍ����ǂ�h�����Ƃ��d�v�ł��B���̂ɂƂ��Ď��R�`�ŁA�K�ȍP���Ԃɋ߂Â��Ă������߂ɁA�ł��d�v�Ȃ��̂ł��B���̌��ʁA�������C���X�����ʂ����炷���Ƃɂ��Ȃ���܂��B
��{�I�ȍl�����Ƃ��Ă܂��A�����g�ɂƂ��ĕK�v�ȃG�l���M�[�ێ�ʂ��v�Z���܂��B
�������A�얞�̂�����̓G�l���M�[�ێ�ʂ�����G�l���M�[�ʂ������悤�Ɍv�Z���Ă����āA�̏d�����炵�Ă����w�͂��K�v�ɂȂ�܂��B
�y�H���Ö@���s���Ă�����ő�Ȃ��Ɓz
�� �H���̉�1���@3��@�K��������
1���A1�`2��̂܂ƂߐH���͂��߂ł��B���H���Ƒ̓��̑�ӂ�z������������������܂���B
�����_�o�������������Ȃ�A���R�Ƒ�ӂ����G�l���M�[�ʂ������Ă��܂��܂��B�܂��܂ƂߐH���̌��ʁA��C���X���̃��זE�ɕ��S�������邱�ƂɂȂ�A�X���̗\���\�̒ቺ�ɂȂ���܂��B
�� ������芚��ŐH�ׂāA������
�H�ׂ�̂������̂����ӂȂǂƎ������Ă��邱�Ƃ́A�̂Ƀ��`�����Ă���悤�Ȃ��̂ł��B�X���ւ̕��S���傫���A�܂��]���̖��������i�]���q�X�^�~����Z���g�j���j������������Ė������ɂȂ���O�ɁA�]�v�ɐH�ׂ����邱�ƂɂȂ�܂��B�H���@�ۂ̑����H�ށi���Ⴊ�����₩�ڂ���ȊO�j���ɐۂ�悤�ɂ��܂��傤�B
���ɒ`���H�i����H�i�Y�������j����ɐۂ�܂��傤�B���̌��ʁA�C���N���`���Ƃ��������ǂ���o��z�������̌��ʂ����܂�A�C���X��������̗U���A�H��̍������}�����ʂ�����܂��B���ɋ��ޒ��̑����s�O�a���b�D�́A�C�����N�`���̂����̐H�~�}���ɓ���GLP-1�̕���𑣂��܂��B
���@�O�H��o�������̂��ٓ��Ȃǂ͖����̂�Y�������̊����������A�H���@�ۂ����Ȃ��B
�܂����t�����Z���A�����������̂ŁA������ӈُ��������b�A�C���X������R�����������܂��B�S���͂��ׂ��ɁA���̕����Ȃǎ���̂��̂������܂��傤�B
���@���̑����g������[�����A�J���[�Ȃǂ̐ۂ肷���ɋC�����܂��傤�B

�� �ʕ��̉ߏ�ێ�͍T���܂��傤�B
�� �A���R�[���i�r�[���A���{���j�A�َq�ށA�W���[�X�̐ۂ肷�����A�Ȃ�ׂ����炵�܂��傤�B�ď�̃A�C�X�A�~�̂̂Lj����ۂ肷���Ȃ��悤�ɂ��܂��傤�B

���@�����̒��ł͔��Ă�H�p���Ȃǂ͓����������z������ĐH�㌌���ɉe�����₷���ł��B���Ă┞���͂�͂��H���@�ۂ������Ȃ�܂��̂ŁA�H�v���Đێ悵�܂��傤�B
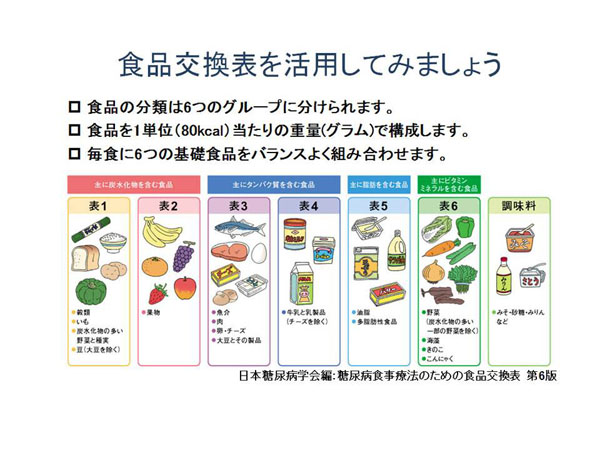
A. �H�i�����\�̊��p
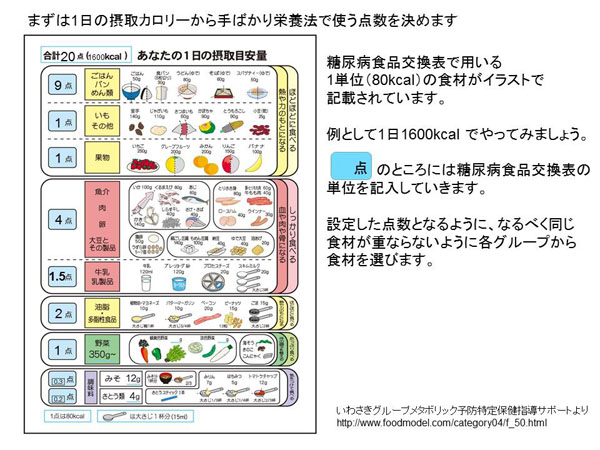
�����̐H���ʁA�J�����[�v�Z�A�����Ă��̒��ł̐����o�����X���l���邱�Ƃ͂Ȃ��Ȃ���ςł��B�����ŏ����ł��y�ɐێ�ʂƉh�{�o�����X�𐮂��邽�߂ɁA��ʂɗp�����Ă�����̂����{���A�a�w��̍쐬�����H�i�����\�ł��B
- �H�ނ��߂������ő傫��6�ɕ��ށF�������ނ̒��Ō������₷��
- 1�P�ʁ�80kcal �F���{�l�̂悭���ׂ�H�ނ�80kcal�̔{���Ŕ���₷��
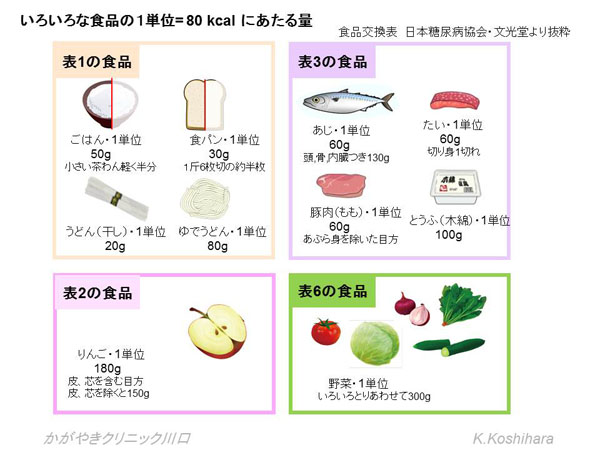
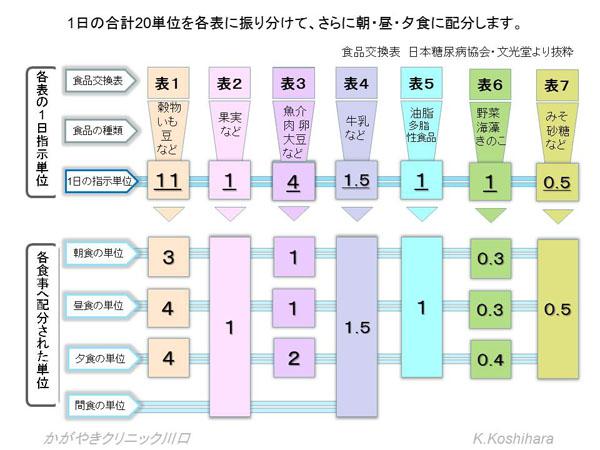
����ł́A��̓I�ɂ���Ă݂܂��傤�B
��j�g�� 160cm �f�X�N���[�N���S��1kg ������̐g�̊����� 28kcal
�G�l���M�[�ێ�ʁ�(1.6�~1.6�~22) �~ 28 ��1577 kcal �@��1600kcal
1600kcal�́@1600��80(1�P��)��20�P�ʂƂȂ�܂��B�����ł���20�P�ʂ�H�i�����\��p���Ĕz�����Ă����܂��B�H�K����n�D�Ȃǂ��Q�l�ɉh�{�o�����X���l���ĐU�蕪���Ă����܂��B
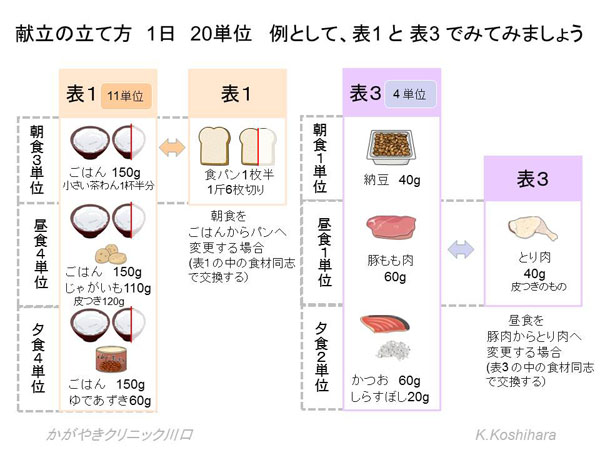
���̑��̕\�ɂ��Ă����l�Ɍ����𗧂ĂĂ����܂��B���߂͖ʓ|�Ǝv����������܂��A�撣����1�T�Ԃ���Ă݂�Ɗ�{�I�ȃp�^�[���������ł��܂��B���Ƃ͊e�\�̒��ŕ����I�ɐH�ނ��������Ă��������̂ł��B�Ȃ��A�H�i�����\�Ƃ��̊��p�ҁi������Ƃ��̉��p�j�͑S���̏��X�Ŕ̔�����Ă��܂��B
B. �����h�{�@
�O�H�̂Ƃ��ɂ��ȒP�Ȗڈ��Ɋ��������Ƃ��ł�����ȈՓI�Ȃ��̂ł��B
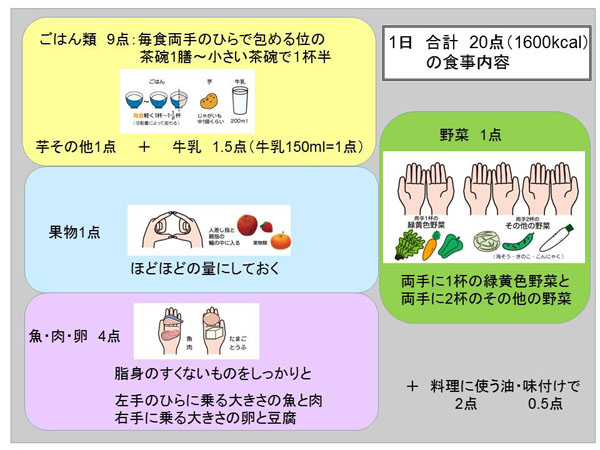
�U. �^���Ö@
�܂��͓��퐶���ɂ����鐶�������ł̃G�l���M�[������A�b�v���܂��傤�B
�^�����s�����Ƃŋؓ����ł̃G�l���M�[�������āA�u�h�E�������Ǔ����狟������܂��B���̌��ʁA���R�����͉�����܂��B����ɉ^�����������邱�ƂŁA�ؓ����œ��A���`���̂��������āA�C���X�����Ɉˑ����Ȃ����̗A���������܂��B���̌��ʁA�C���X������R�������P����āA����Ȃ錌���̒ቺ�ɂȂ���܂��B
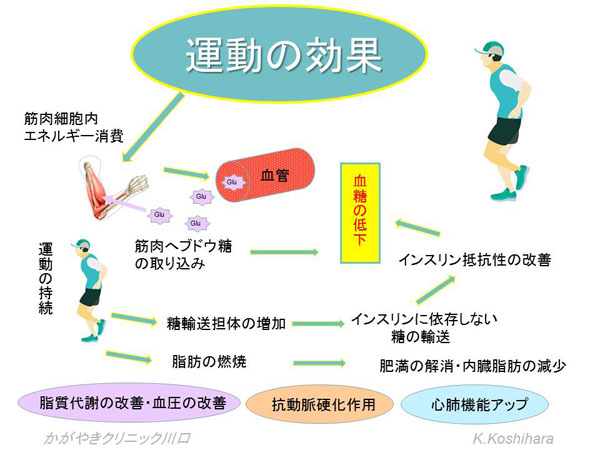
�^���ɂ���Ď��b�̔R�āA�얞�̉��P�A������ӂւ̍D�e���A�����~����p�A�R�����d����p��S�x�@�\�̃A�b�v�ɂȂ����Ă����܂��B
�������A�^���Ö@���J�n����O�ɂ́A�B�ꂽ�������S�������Ȃ����A�S�d�}���܂߂��`�F�b�N�����Ă����K�v������܂��B�܂����A���_�o��Q�̂���ЂƂ����ӂ��K�v�ł��B�C�Âꂩ�犴�����N�����Ă��A�C�Â��̂��x��邱�Ƃ�����܂��B
�^���̌��ʂ����āA�����S���ɂ��z�����ĉ^���ʂ����߂Ă����K�v������܂��B
�悭�g������̂Ɂu�S�����v��ڈ��Ƃ��āA�ڕW�S�����i�����x�̉^���j���Z�o����J���{�[�l���@�iKarvonen Formula�j���p�����܂��B�^�����x�Ƃ���50�`70%���L�_�f�^���̃��x���ł��B�����x�̉^�����x�Ƃ���50%�A���X�^���K���̂���l��60%, �^���K���̂Ȃ������l�⍇���ǂ̂���l��40%�ŊJ�n���܂��B
Karvonen �̎�
�m�i220�|�N��i�j�j�|�@�����S����(/��)�n�~�@�^�����x�i���j�{�����S�����i/���j
��Ƃ���50�̐l�ň��Î��S������72��/���̐l�̉^�����x50%�̏ꍇ
[(220-50)�| 72]�~0.5�{72�@��121 ��/��
�ȏ���A�^�����̖ڕW�S������121��/���ƂȂ�܂��B
�ڈ��Ƃ��āA���͂������ǐl�Ƙb���Ȃ��瑱������^���ʂɑ������܂��B
���Ȃ��Ă��T2��A�Ȃ�ׂ��T3�`5��͍s���܂��傤�B�����邱�ƂɈӖ�������܂��̂ŁA���������y�������Ƒ��ňꏏ�ɍs���Ɨǂ��ł��傤�B
�^���̓C���X������R���̉��P�A�����⌌�ǂւ̍D�e���ȂǗl�X�ȕ����ł̗��_������܂��B�������A�^���ɂ�����G�l���M�[�͌����đ傫�����̂ł͂���܂���B�����l�̉��P�Ƃ����ʂł͐H���Ö@����{�Ƃ��ĕ����čs���K�v������܂��B
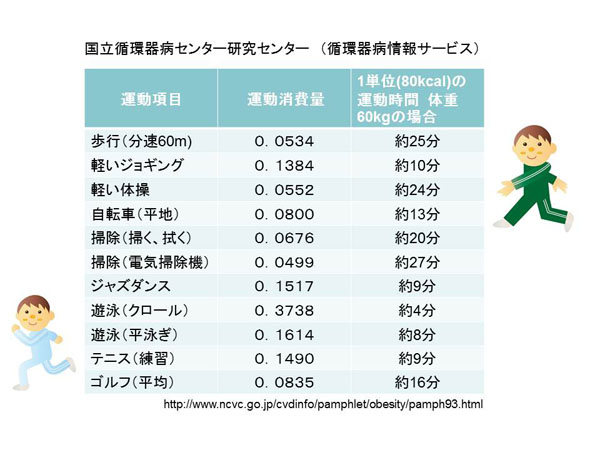
�^������ʂƂ��Ă�1���A160�`240kcal���x���K���ł���A���s�ōs�����Ǝv����1��2���30�����x�s���K�v������A��1�����ƌ�����R���ł��B
���^�����s���ɂ����蒍�ӂ��ׂ�����
- �C���X�����Ö@���A�C���X�������呣�i�ܓ������Ȃǂ́A�ጌ���ɂȂ�₷�����ԑт��@����A���ӂ��K�v�ł��B�܂��C���X�����͌����A�l���ł̒��˂͔����āA���ǂɍs���܂��B
- �C���X�����Ö@���A�^���U�����̒ጌ�����^����\�����Ԃ��ċN���邱�Ƃ�����A�������^���̂Ƃ��͕ߐH���Ƃ�A���Ӑ[���������肪�K�v�ɂȂ�܂��B
- �����^���A�����^����Y�ꂸ�s���܂��B
- �^���ɓK���������A�V���[�Y�𗚂��čs���܂��傤�B
- ���⎞�⏋�M�����̑̉������ɒ��ӁA�����ێ���K�ɍs���܂��傤�B
- ���`�O�ȓI����������ꍇ�́A���ɕ��S�������Ȃ��悤�ɋؗ̓g���[�j���O���s���܂��傤�B�܂��������s��֎q�ɍ����Ẳ^����������܂��傤�B
���^���Ö@�������킹�������ǂ��ꍇ
- ������250mg/dl�ȏ�A�A���P�g���̒����x�z���ȏ�Ȃǂ̃R���g���[���s��
- ���B���Ԗ��ǂɂ��V�N�Ȋ��o��������ꍇ
- �t�s�S�̏��
- �������S������S�x�@�\��Q�̂���ꍇ
- �}��������
- ���A�a�����s
- ���x�̓��A�a�������_�o��Q
- ���E�ߎ���������ꍇ
�V. �o�������~����ɂ�鎡��
2012�N�č��Ɖ��B�̓��A�a�w��玡�ÂɊւ��鋤���������o����܂����B���{�̏ꍇ�͕č������얞�҂͏��Ȃ��A�C���X������R���̋������҂����Ȃ��̂ŁA���̎��Õ��j�����̂܂ܓK���������̂ł͂���܂���B�������A���g�z���~���i���g�O���R�j�́A�S���njn�̗\��̉��P�A�̏d�𑝂₳�Ȃ����ƁA�H�~�}�����ʂ�����A�������b��LDL�R���X�e���[���������铭��������Ă��܂��B�t�@�\�ቺ��̋@�\��Q�A�A���R�[���ˑ��ǁA�E���ǁA�d�NJ����ǂȂǂ̋֊��⍂��҂������A���I���Ƃ��čl�����ׂ���܂ƌ����܂��B
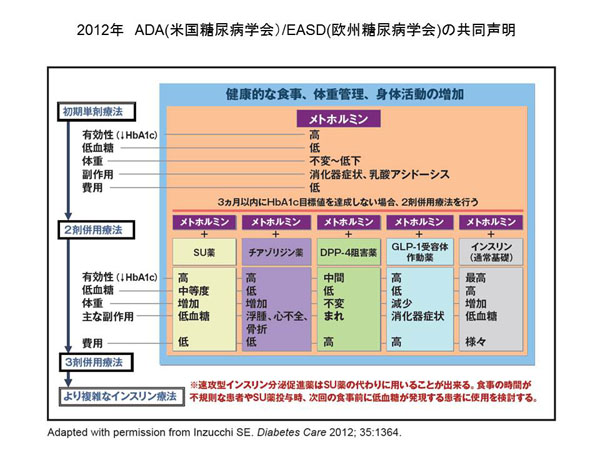
�o����ɂ͑傫��������7�n���̖�܂�����A���ꂼ��̍�p�@������u�C���X������R�����P��v�u���z���E�r�������n�v�u�C���X�������呣�i�n�v��3�Q�ɕ������܂��B
�o������g�p����ɂ���A�C���X�������ΓI�K����ł́A�C���X����������扄���ɂ��Ȃ����ƁA�܂�3�܂̕��p�ŃR���g���[���ł��Ȃ��Ƃ��ɂ́A�C���X�����Ö@��ւ���K�v������܂��B
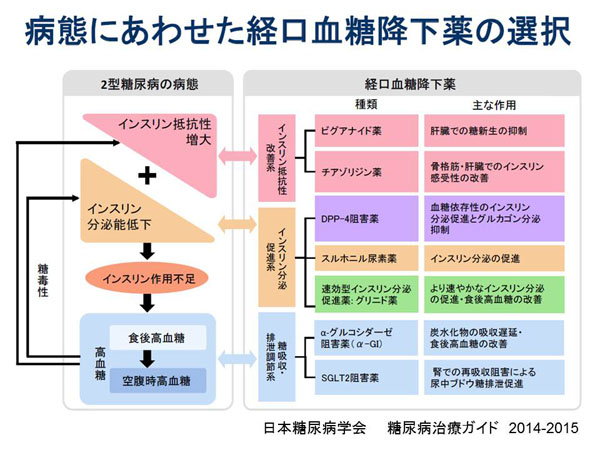
1)�@�r�O�A�i�C�h��
�č��Ɖ��B�̓��A�a�w�����I���Ƃ��ċ�����ꂽ��܂ł��B�̑��ł̓��V���}����p����ŁA�����ł̃C���X������������p������܂��B�P�Ǝg�p�ł͒ጌ���͂Ȃ��A�̏d������p������܂���B���_�A�V�h�[�V�X�̕���p�����ɂȂ��Ă��܂����A���̔����p�x�͔N��10���l��3�l���x�Ƌɂ߂ď��Ȃ��A�X���z�j���A�f�܂ɂ�����J�����ጌ�������̂ق����p�x���������Ƃ��m���Ă��܂��B
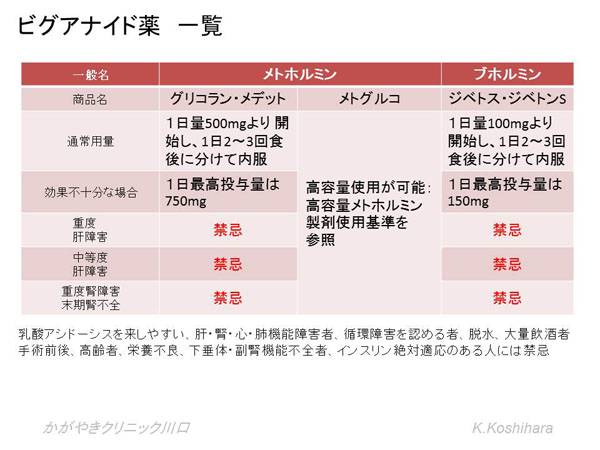
�ȉ��ɍ��e�ʃ��g�z���~���i���g�O���R�j�̎g�p��������܂��B
�g�p�ɂ������Ă̒��ӓ_�F
- ���_�A�V�h�[�V�X�𗈂��₷���ȉ��̊��҂ɂ͎g�p���܂���F�ċz�s�S�A�S�s�S�A�t�@�\�ቺ�i�����N���A�`�j���j��1.3mg/㎗ ���� 1.2mg/㎗�ȏ�ɂ͐������Ȃ��j�A�̍d�ρA�A���R�[���ˑ��ǁA�E���ǁA�d�NJ�����
- ���e�܂��g�p����ۂɂ͌�����2���O����������~���A�����I����A�t�@�\�ɖ��Ȃ����Ɗm�F�̏�ĊJ���܂��B
- ��ȕ���p�F���S�A�q�f�A�H�~�ቺ�A�����A�����c���ȂǁA���^�J�n���͏���500mg ��2����J�n���܂��B
- ���ׂ�ݒ����ȂǂŐH�����ł��Ȃ��悤�ȃV�b�N�f�C�̎��͒����ɓ������~�A�����Ɏ�f���Ă��������B
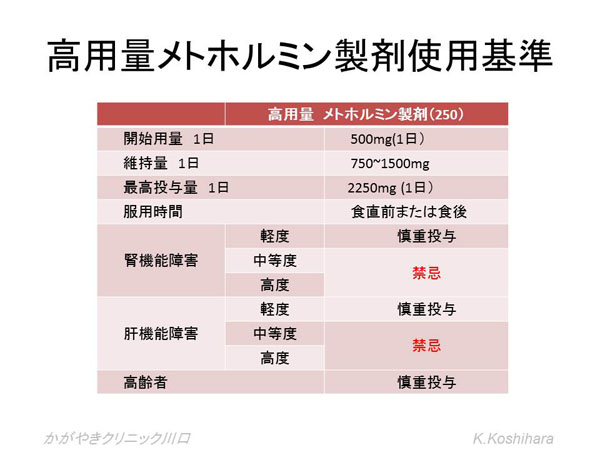
- �V�K��75�Έȏ�̍���҂ɂ͎g�p���Ȃ��B�p�����Ďg�p����ꍇ�ɂ��K�v�Œ�ʂ�T�d�ɗp���܂��B�Ȃ��A���g�O���R�ȊO�̃r�O�A�i�C�h��͍���҂ɂ͋֊��ł��B
2) DPP-4�j�Q��
�������番�傳��Ă���C���N���`���iGIP,GLP-1�j���X���ɓ��������ăC���X��������𑣐i���Ă��܂��B�������̓��ł͂��݂₩��DPP-4�Ƃ����y�f�ŕ�������ĕs��������Ă��܂��܂��B�����ł���DPP-4�Ƃ����y�f��I��I�ɑj�Q�����铭�������̂��A����DPP-4�j�Q�܂ł��B1���̌����ϓ����̉��P���ʂ������āA���C���X�������ǂ�����ł��܂��B�̏d������p���F�߂Ă��Ȃ��A1��1������̖�������āA��⍂���ł����A�g���₷����ƌ����܂��B
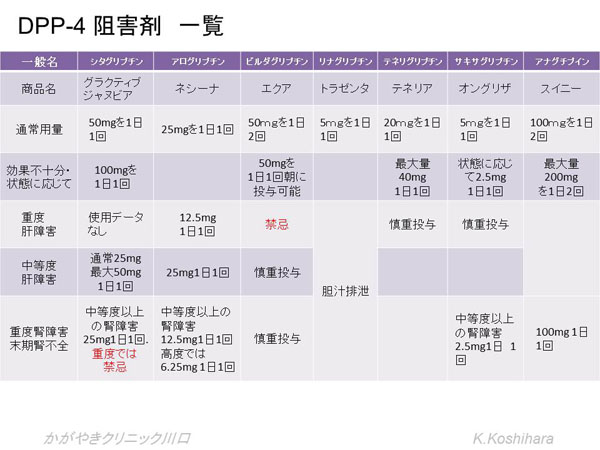
�g�p�ɂ������Ă̒��ӓ_�F
- �X���z�j���A�f�܂Ƃ̕��p�Œጌ�������邱�Ƃ�����̂ŁA�X���z�j���A�f�܂����ʂ��Ă����悹���܂��B�܂��t�@�\�ቺ�Ǘ�⍂��҂ł͑J�����ጌ�����N�����Ȃ��悤�ɃX���z�j���A�f�܂̒��~���������܂��B
- �H���Ö@����������ƍs���Ă��Ȃ��ƌ��ʂ��\���ɔ����ł��܂���B
- �C���X�����Ö@�Ƃ̕��p�ł́A�������C���X��������𑣂��A�O���J�S�������}������̂ŁA�����̕ϓ����������邱�Ƃ��ł��܂��B�ጌ���ɒ��ӂ��Ďg�p���܂��B
- ����҂ł��g���₷����ŕ���p�����Ȃ����A�֔���N�������Ƃ�����܂��B
3) SGLT2�j�Q��
�t���ɂ�����u�h�E���̋z����}�����āA�A���ւ�1��100g���x�r���𑣂����ƂŌ����������܂��B�̏d��������������ʂ����҂ł��܂��B���̂��߁A��⑾��C���Őt�@�\���ǍD�Ȏ�N���璆�N�̂ЂƂɎg���₷����ł��B1����400kcal�̓������p�ł��Ȃ����߁A�������b��������Ă������ƂɂȂ���܂��B���b�̕����𑣐i���錋�ʁA�P�g���̂���������̂ŁA�C���X�������\�������Ă��Ȃ��ꍇ�ɂ̓P�g�A�V�h�[�V�X�̃��X�N������܂��B�܂��������l�ł͋ؓ�����G�l���M�[�������Ă��܂��̂ŁA�K���Ă��Ȃ��ƌ����܂��B
�g�p�ɂ������Ă̒��ӓ_�F
- ��������ĊԂ��Ȃ���ł���A�g�p��̌o�߂�T�d�ɂ݂Ă����K�v������܂��B
- �A�H�����A�������ǁA���A��p�A�ɔ����E���A�P�[�g�V�X�A��]�A�]�[�ǂȂǂ̕���p�ɒ��ӂ��K�v�ł��B
- �E���h�~�̂��߁A�������500ml�O�㑽�����������悤�ɂ��܂��傤�B
- ���M�A�����f�A�����ȂǂŐH�����\���ۂ�Ȃ��悤�ȏꍇ�i�V�b�N�f�C�j���ɂ͕K���x�Ă��������B
- �������͔A��������̌��ł�1,5-AG�̌����͌����R���g���[���̎w�W�ɂ͂Ȃ�܂���B
4) ��-�O���R�V�_�[�[�j�Q��
�o���Őێ悵���Y�������́A���t���X���̃A�~���[�[�ŕ������ꂽ��ɓނƂȂ��āA�����֓��B���܂��B�����ł̓�-�O���R�V�_�[�[�ɂ���ĒP���ނɕ�������Ă���̓��z������܂��B��-�O���R�V�_�[�[�j�Q��͏����ɂ����ēނւ̕�����j�Q���邱�ƂŁA�̓��ւ̋z����}�����܂��B�H��̌����㏸��}���Ă���܂��BHbA1c�̉��P���͂��Ⴂ���̂́A�H�㌌���̏㏸��}���邽�ߐS���njn�̕a�C�̔��ǃ��X�N��}������ʂ����҂ł��܂��B

�g�p�ɂ������Ă̒��ӓ_�F
- �P�Ƃł͒ጌ���͋N�����Ȃ����A���̖�܂Ƃ̕��p�Œጌ�������������Ƃ�����܂��B���̏ꍇ�́A�K���u�h�E����ێ悷�邱�Ƃ��K�v�ł��B�����Ȃǂ͓ނł���A��̉e���Ō�����������܂���B
- �����ŋz��������Ȃ��ނ��咰�̍ۂŕ�������邽�߁A�K�X�Y���������Ȃ�܂��B���̌��ʁA����������A�����Ȃǂ��N�����₷���Ȃ�܂��B�ꍇ�ɂ���Ă͗[�H�O1��J�n���āA���������₷���@������܂��B
- �܂�ł����A���NJ̉��̕�����܂��B����I�Ȋ̋@�\�����i�����J�n���N�Ԃ͖����j���K�v�ł��B
5) �`�A�]���W����
���b�זE���番�傳���A�f�B�|�l�N�`���Ƃ����`���������āA�זE���̎��b�_������������B�R�����d����p��C���X������R���̉��P��p���F�߂���B�얞�A�C���X������R���̂���ЂƂɓK���Ă��܂��B

�g�p�ɂ������Ă̒��ӓ_�F
- Na�ċz�������⎉�b�זE���z�̕ω��ɔ����̏d�����A�����ł�0.5�`2kg�̑̏d�����̕�����܂��B�H���Ö@����������ƍs���K�v������܂��B
- �A�����J�z��w��E�A�����J���A�a�w��ɂ�鋤���R���Z���T�X�X�e�[�g�����g�ł͐S�s�S�FNYHA �V�ȏ�i����I�Ȑg�̊����ȉ��̘J��ł̎��o�Ǐ�j�AEF40�������ł͓��^���ׂ��łȂ��Ƃ��Ă��܂��B
- �C�O�̃`�A�]���W���U���̗̂Տ������ɂ����āA�����ɂ����č��܂̃��X�N�����܂�Ƃ���������܂��B���e���傤�ǂ̊댯���������ꍇ�ɂ͓��^��T�d�Ɍ�������K�v������܂��B
- �����Ɍ��t�����ɂ�LDH��CPK�̏㏸���݂��Ă���̂ŁA�����̉��߂ɒ��ӂ��K�v�ł��B
6) �O���j�h��i�����^�C���X�������呣�i��j
�X���זE����̎�e�̂ɒZ���ԍ�p���āA�u�h�E���ɂ�鐶���I�ȃC���X��������lj���p�����āA�H��̍�����������B�X���z�j���A�f�܂Ɣ�r���āA��p���Ԃ��Z���̂Œጌ�����N�����ɂ�������������܂��B�H��̍��������P��p����A�R�����d����p�����҂ł��܂��B�C���X�����Ö@�ł���x�[�T���{�[���X�Ö@����̃C���X�������ʂ⒆�~���ɁA�����^�C���X�����ƕ��p���Ďg�����Ƃ��ł��܂��B
�g�p�ɂ������Ă̒��ӓ_�F
- �K���H���O�ɓ������܂��B1�H���x�����Ă��ጌ���͋N�����Ȃ����A�H���ʂ������I�ɒቺ���Ă����Ƃ��ɓ������p������ƒጌ�����N�����܂��B�K����t�ɑ��k���܂��傤�B
- �X���z�j���A�f�܂Ƃ̕��p�͂ł��܂���B
- �d�ĂȒጌ���̕p�x�͂����Ȃ��ł����A����ҁA�t�@�\��Q�҂͈�t�Ƒ��k���ĐT�d�ɓ��^���܂��B
- ���p�O���h�͑��̖�܂���p���Ԃ������A���ʂ���苭�ڂł��B
7) �X���z�j���A�f�iSU�j��-
�o����Ƃ��ė��j�I�ɍł��Â�����g�p����Ă����܂ŁA�����~����p���������ʁA�ጌ���̃��X�N�������Ȃ�܂��B�X���זE����̎�e�̂Ɍ������āA�C���X��������𑣐i���āA���p��Z���ԂŌ����������܂��B�C���X��������\����r�I�ۂ���Ă��邯��ǁA�H���Ö@��^���Ö@�ł����P���Ȃ��C���X������ˑ���Ԃ̐l�ɓK���Ă��܂��B���x�̔얞��C���X������R���̋����l�ɂ͓K���Ă��܂���B�܂����R�ƌp�����Ă������X���זE�̋@�\�ቺ�ɂȂ��邽�߁A�K�v�Œ�ʂ��g�p���Ăł�����茸�ʂɓw�߂Ă����K�v������܂��B

�g�p�ɂ������Ă̒��ӓ_�F
- �H�㍂�����͉��P�ł��Ȃ����߁A���i�Ȍ����R���g���[�������݂悤�Ƃ���Ɩ�Ԃ�H�O�̒ጌ���̊댯������܂��B
- �t�@�\�ቺ�A����ƂƂ��ɒጌ���������������ǂŋN�������ݐ������܂�܂��B�ɗ́A���̖�܂ւ̐�ւ����������Ă����K�v������܂��B
- �\�ɂ͌��ʕs�\���ȏꍇ�̍ő哊�^�ʂ��f�ڂ��Ă��܂����A���^�ʂ������܂ő��₷�K�v��������ꍇ�́A�C���X�����Ö@���܂߂����̎��Ö@���������ׂ��ł��B
- ���̃N���j�b�N�ŃI�C�O���R���E�_�I�j�[�������܂�Ă����ꍇ�A���@�ł�1.25mg�ȏ�̓��^�̓��X�N�����܂邱�Ƃ��珈���͍T���āA���̖�܂��������܂��B
- �̏d�����𗈂��₷���A�P�Ɠ��^�͋ɗ͂��܂���B���p�Ö@�Œʏ�ʂ̔����ʂ���J�n���܂��B
- HbA1c 7%�����ł͌��ʁA���~���������܂��B����҂ł͎g�p���T���܂��B
- �O���R�[�X�X�C���O�͑傫���A�����d�������̃��X�N���ʂ����܂���B
- DDP-4�j�Q���SGLT2�j�Q��Ȃǂ̕��p������Ƃ��́ASU������Ƃ����ʓ����ł���U���ʂɂ��Čo�߂�����������S�ł��B
�W. �C���X�����Ö@
�C���X�����͂��������X���̃����Q���n���X���̃��זE���番�傳���z�������ł��B���ڌo���ێ悵�Ȃ��Ă��A�Y�������̐ێ�ł��A�̓��ł͏����ɂ����ăO���R�[���ɕ�������ăG�l���M�[�ƂȂ��ď����܂��B�������A���ׂĂ��G�l���M�[����ɉ��̂ł͂Ȃ��A�]�蕪�͑̓��̒`�����Ɠ����������N�����Ē~�ς���A���ǁA�t���A�Ԗ��ȂǂɃ_���[�W��^���Ă������ƂɂȂ�܂��B�����ŃC���X�������A�ؓ��⎉�b�g�D�ւ̃O���R�[�X�̎�荞�݁A�̑��ɂ����铜�V���̗}���Ȃǂ̓����ŁA������}���A�]��ȃO���R�[�X�����炵�Ă���܂��B
�H���ɂ���Č����l���オ����X���זE�����m���āA�C���X�����̕��傪���܂�܂��B�����I�ɂ́u��b�C���X��������v�Ɓu�lj��C���X��������v�ɑ傫�������邱�Ƃ��ł��܂��B
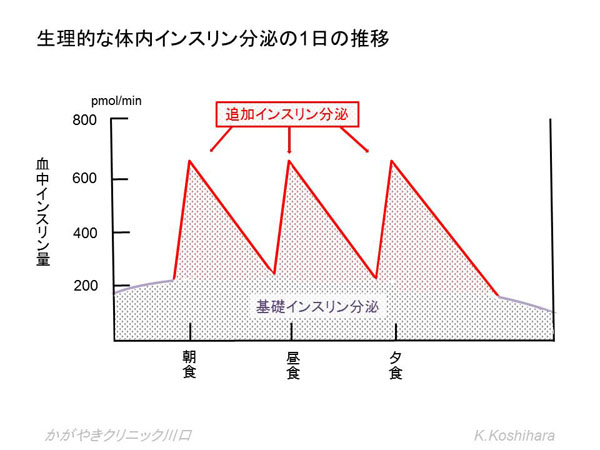
�X������͈�����A���ʂ̃C���X���������傳��Ă��܂��B�O���t�̎��͗l�̉ӏ��ɑ������A�u��b�C���X��������v�ƌ�������̂ł��B�����ĐH����ۂ�����ɒǂ�������悤�ɐԖ͗l�̃C���X�������傪����܂��B���ꂪ�u�lj��C���X��������v�ł��B
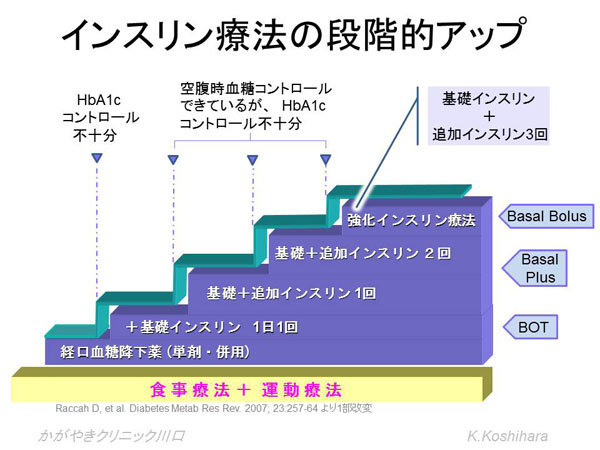
���ɓ��A�a���҂���ɂ�����C���X�����̕���p�^�[�������Ă݂܂��傤�B
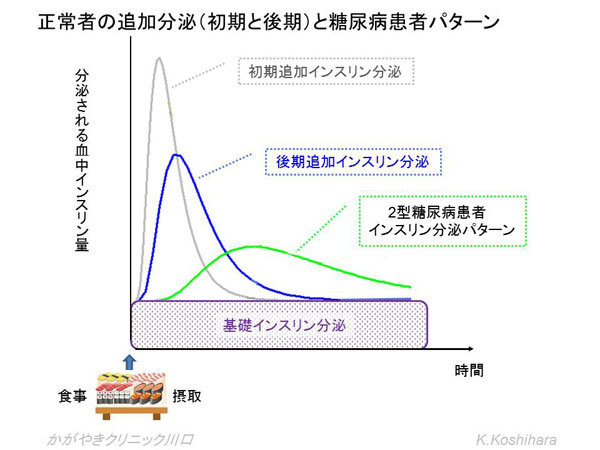
�H���̐ێ��ɂ܂��͏����lj��C���X�������傪����A������������lj��C���X�������傪�N����܂��B2�^���A�a�̊��҂���ł́A�H����C���X��������̔����J�n�܂ł̎��Ԃ��x��A�������s�[�N���Ȃ��炩�ȃJ�[�u�ł��B���A�a�ǂ���Ƃ܂��͏����lj����傪�ቺ���܂��B���̌��ʁA�H��̌����l���㏸�A����lj�����ł����}���悤���X�����撣��܂��B���̏����������ƁA����lj�����������Ă��Ă��܂��܂��B�����čŏI�I�ɂ͊�b�C���X��������������Ă��邱�ƂɂȂ�܂��B���̌��ʁA�[�H��ɊԐH�����ɐQ�āA�����ō̌��������������㏸���Ă���Ƃ����a�ԂɎ����Ă���Ƃ������Ƃł��B�u�������������������ǂ����������ƂȂ���B�v�Ɠs���̂������߂͑傫�ȊԈႢ�ł��B�u���������オ���Ă��܂��ق��X������Ă���A��ς��I�v�ƍl����ׂ��ł��B
���Âɂ������ẮA�{���Ȃ�Ώ\���ʕ��傳��Ă����C���X�������s�����Ă����ԁA���̕s���@�\�����Ă�����悤�ɃC���X�����̕�[���s�����Ƃ����z�I�ł��B���Ȃ킿�����I�ȃC���X��������p�^�[���ɋ߂Â��Ă����邱�Ƃ���ł��B
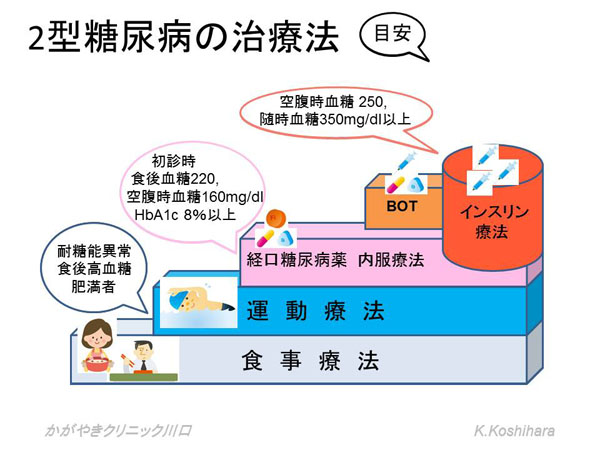
�C���X�������K�v�ȏ�Ԃł���Ȃ���A�������x��邱�Ƃœ�����̌����R���g���[������荢��ƂȂ邱�Ƃ������Ă��܂��B�C���X�����Ö@�͍Ō�̍ԂȂǂƂ����F���͊Ԉ���Ă��܂��B�����ł��X�����܂߂������Q��}���āA�H���E�^���Ö@�̊�{����������ƌp�����Ă������Ƃ��d�v�ł��B
1) BOT (Basal supported Oral Therapy)
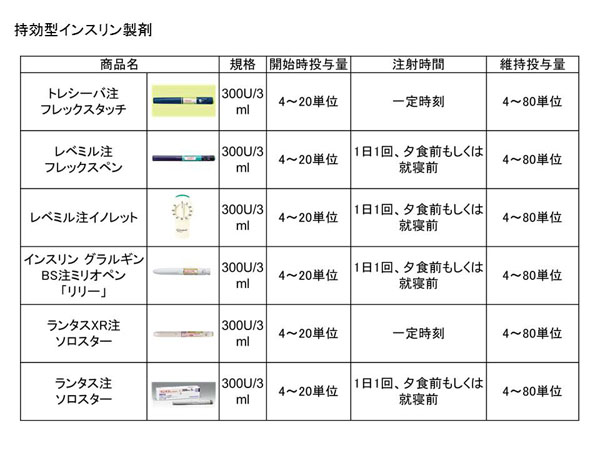
���܂Ōo�����A�a�������ł������ǁA�ǂ����R���g���[������肭�����Ȃ��Ȃ��Ă����A���̂悤�ȂƂ��ɊO���œ������p�����A�C���X�������J�n����ۂɍł���R�����Ȃ����@�ł��B��̓I�ɂ͎����^�C���X������p���Ċ�b�C���X������������Ă����܂��B1��1��̒��˂Ŏn�߂��܂��B
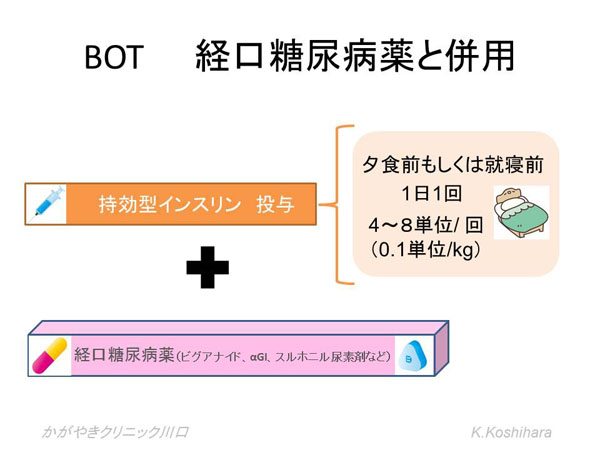
�O����1�`2�T���ɋ�������]�����A�o����̌��ʁA�C���X�����̑��ʂ��s���Ă����܂��B�����̓X���z�j���A�f�܂͌��炳�Ȃ����ADPP4�j�Q�ܕ��p���Ȃǒጌ���̊댯��������A���҂���̐����K�����Q�l�ɒ����ʓ������Ă���ꍇ�͌��ʂ��������܂��B
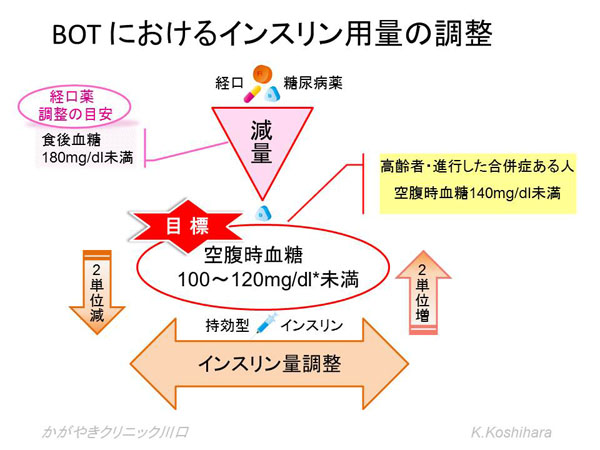
2) BOT plus����@Basal Bolus�i�����C���X�����Ö@�j��
�������l��BOT�ŖڕW�l�ɒB�����Ă��A�H�㌌�����\���ɉ��P�ł��Ȃ��ꍇ�ɂ́A�H�O�̒������^�C���X�����̒lj����^���K�v�ɂȂ�܂��B�����I�ȃC���X��������߂Â��邽�߂ɁA�ŏI�I�Ƀx�[�T���{�[���X�i�����C���X�����j�Ö@�ֈڍs����K�v������܂��B
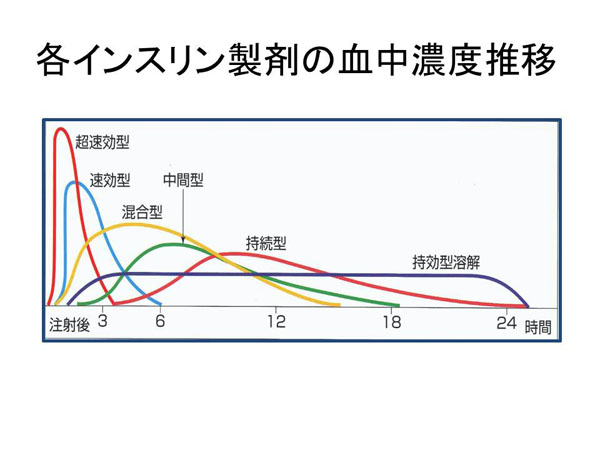
�Q�Ɓj�C���X�������܂ɂ͂��̌��ʂ���������܂ł̎��Ԃƌ��ʎ������Ԃ̈Ⴂ����A�������^���玝���^�܂ŕ����̃^�C�v������܂��B
3) �����^�C���X����2�˗Ö@
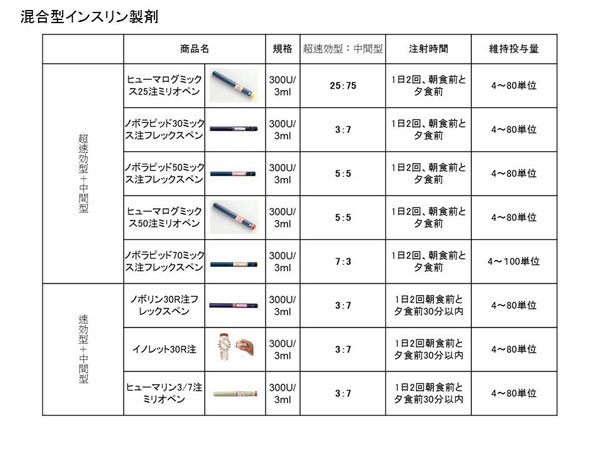
���Ɨ[�̎��ԑтł̃C���X�������ˁA���̒��˂��Ȃ��̂ŁA���҂���ɂƂ��Ă͎���₷�����Ö@�ł��BLow mix���܁i�������^�C���X������25�`30%�܂ށj�� High mix���܁i�������^�C���X������50�`70%�܂ށj���̂�����A1��2�^�ƂȂ��Low mix���܂��K���Ă��܂��B���H��ɍ������𗈂��₷���A�R���g���[���Ƃ����ʂ���͂ǂ����Ă��s�\���ɂȂ�₷���A�܂����z�I�ȋ����C���X�����Ö@�ւ̈ڍs������ł��邱�Ƃ��犸���Ă����߂ł��Ȃ����Ö@�ł��B
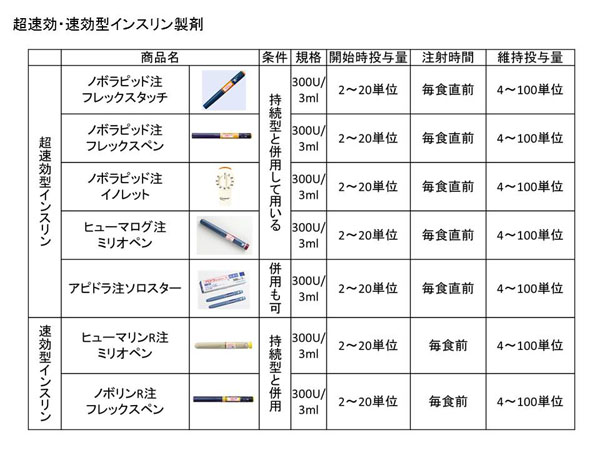
4) �����C���X�����Ö@
��b����F���Ԍ^�������͎����^�C���X�����iBOT�̍��ڂɐ��܈ꗗ����j
�lj�����F�����^�������͒������^�C���X������g�ݍ��킹�āA�����I�ȃC���X��������ɋɗ͋߂Â������Ö@�ł��B�Ȃ��A��b���傪�ێ�����Ă��銳�҂���ł͒lj����啪�̂݃C���X������[���s���܂��B�܂���Ԃ̒ጌ�����N���ɂ����A�����S�ɃC���X�������^�ʂ�K�ؗʂɒ������₷�����Ö@�ł�
�B
�Ō�Ɋe��C���X�������܂�p�������Ö@�ɂ����錌���C���X�����Z�x�̐��ڂ��O���t���������̂��u���{���A�a�w��ҁ@���A�a���ÃK�C�h 2012-2013 ������ p62�v��蔲���������̂��f�ڂ��܂��B
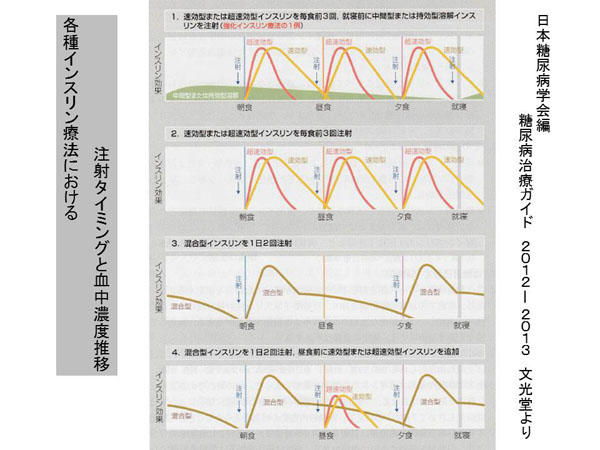
���X�̐ςݏd�˂̌��ʁA�����I�C���X�����p�^�[���ɋ߂Â��邱�Ƃ��ł���p�����̒S�ۂł��鎡�Ö@��I�����āA�����̕�炵�̒��ō��C�悭�s���Ă������Ƃ��A�����ǂ�h����B��̎�i�ƌ����܂��B
�V�b�N�f�C�ւ̑�
�C���X�����Ö@�A�o�����A�a��������ɁA���M�A�����A�q�f���������āA�H�~�ቺ�ŐH�����\���ɐۂ�Ȃ��ł́A�������������㏸������A�P�g�����ǂ��N�����\��������܂��B�q�f�╠�ɂ��Ђǂ��Ȃ�A�ꍇ�ɂ���Ă͈ӎ����N�O�Ƃ��Ă��鎖�ԂɂȂ肩�˂܂���B��������ǂ����ׂ���1�x�l���Ă����܂��傤�B
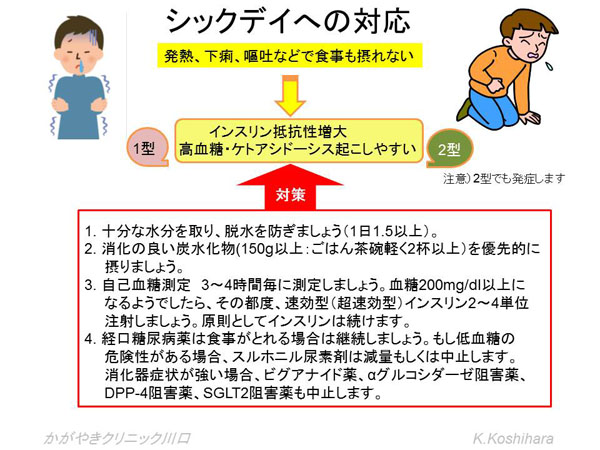
���Ӂj�Ή�������Ȃ��Ƃ��͑��߂Ɏ�f���܂��傤�B�܂�����s����2�`3���ȓ��ɕa���P���Ȃ��Ƃ��͈�Ë@�ւ���f���܂��傤�B
����������
1.���A�a���Ԗ���
�����Ǎ����ǂ̑�\�I�Ȃ��̂ŁA���Ǖǂ̍זE�ϐ��A��ꖌ�̔���ɂ�錌����Q�A���t�����̘I�o�������ňȉ��̂悤�ȕa�Ԃ��N����܂��B
�@����@�A�P���Ԗ��ǁ@: �����Ǘ����s�����Ƃł���Ȃ�i�s��}������
�B���B�O�Ԗ��ǁ@�C���B�Ԗ��ǁF���ÌłȂNJ�ȓI���Â��K�v�ł��B
�������A���Ƃ�����ł����Ă��A���N����1�N��1��͊�ȂŒ���I�Ȑf�@���K�v�ł��B
���A�a�Ɛf�f���������ł܂���ȂŒ���I��f������Ă��Ȃ����ɂ́A�A�g���Ă����Ë@�ւł���X�c��Ȃ��Љ�����܂��B
2.���A�a���t��
�t���͏����ǂ��L�x�ȑg�D�ŁA���Ɠ��l�Ȍ��Ǖa�ς��N���Ă��܂��B���Ɏ����̂���Q����A���̌��ʁA�܂��͔��ʂȃA���u�~�����A���ɏo��悤�ɂȂ�܂��B��������a���c�����ĊǗ����Ă������Ƃ���ł��B
���A�a�t�Ǖa������

�Q��:�܂��Ԃɍ���!���A�a�͔A�������d�v
�t���̕a�Ԃɂ���āA���퐶���ɂ����钍�ӓ_��H���ŋC������_������Ă��܂��B

�Q�ƁFCRA�nj�Q�Ɋׂ��Ă��܂��H
�Q�ƁF�n���A�N������Ƃ�����߂Ă��܂��H
3.���A�a���_�o��Q
���̍����ǂƈႢ�A��Q���킪���肳�ꂸ�A���̌��ʔ��R�Ƃ��Ċ��҂������Îґ��ɂ������ɂ����a�Ԃł��B�������A�Ǐ�͕s�t���ŁA�������炻�̕a�Ԃ�F�����A�i�s��H���~�߂邽�߂ɓK�������̃R���g���[���ɓw�߂Ă����Ȃ���Ȃ�܂���B
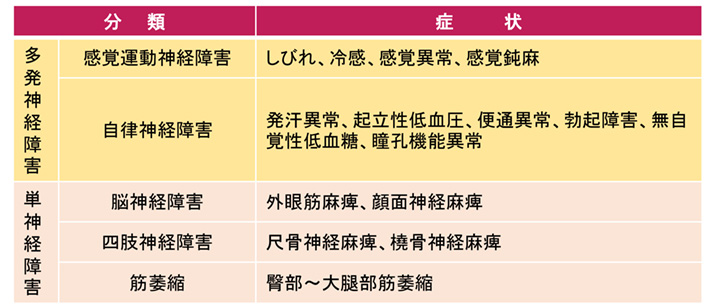
���o�ቺ�₵�тꊴ�A�W���W�������a���Ȃǂ������ΏƓI�ɖ���������N���邱�Ƃ������I�ł��B
�r�^�~�����R��b��B�@�\�ቺ�ǂȂǑ��̌������Ȃ����ǂ����̊m�F���K�v�Ȃ��Ƃ�����܂��B
�����Ă��̐f�f�Ɛi�s��Ԃ�c�����邽�߂ɁA�A�L���X�F���˂≹����p�����U���o�̊m�F�A�|����p����Pin- Plick�e�X�g�Ȃǂ��s���܂��B

���ÂƂ��čł��d�v�Ȏ��́A�����Ǘ��⎉���ُ�ǂ̎��ÁA�։��Ȃǂ̐����K���̉��P�ɂȂ�܂��B
�������}���Ȍ����~���Ȃnj����̕ϓ��͏Ǐ�̈������������Ƃ�����܂��B�_�o��Q�͕s�t���ł���A����ɂ͓��A�a��������̌��i�Ȍ����Ǘ����ł��d�v�ł��B
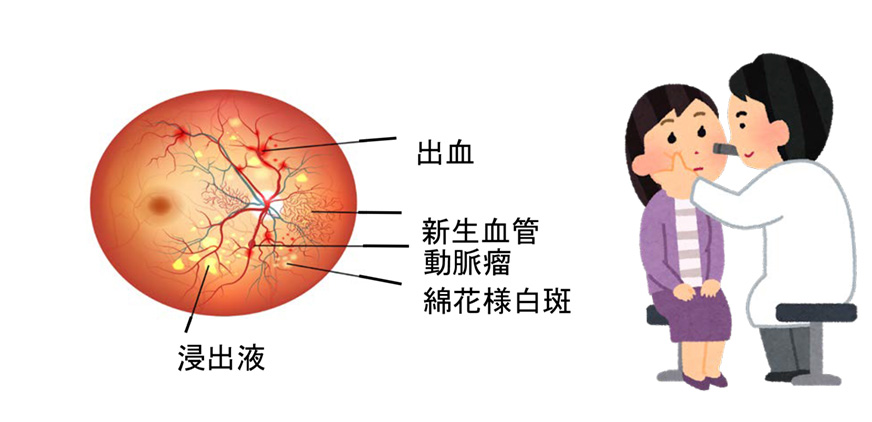
4.�匌�ǏǏ�Q
I. �S�؍[�ǂȂǂ̊���������
�T�^�I�ȋ��ɂ��������A�܂������̌��ǂɂ܂������Ă��邱�Ƃ������̂Œ��ӂ��K�v�ł��B�����d�����^����ꍇ�ɂ͐ϋɓI�Ȍ������K�v�ɂȂ�܂��B
�܂��얞�Ȃǂ̑�Ӊ��P������Ȃ��܂܁A���R�ƃX���z�j���A�f(SU)��Ō����̂ݒቺ�����邱�Ƃ͂悭����܂���B���g�z���~���������������\�h�ɗL���Ȃ��ƁA�`�A�]���W���匌�Ǐǂ̓\�h�ɂ��L���ƌ����Ă��܂��B
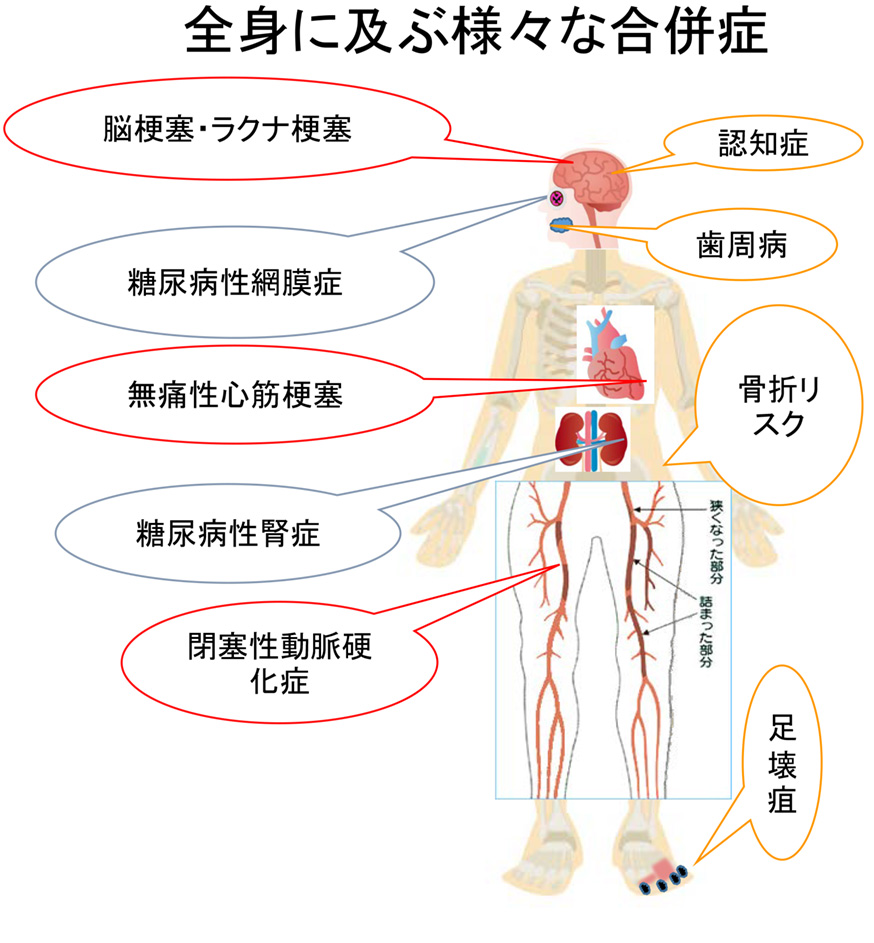
II. �]���Ǐ�Q
�����̐���̐l�Ɣ�r���āA�]�[�ǂ̔��ǂ�2�`4�{�����ƌ����Ă��܂��B�A�e���[�����𐫔]�[�ǂ������A�܂������������҂������قǂ��邱�Ƃ��烉�N�i�[�ǂ��������Ƃ������Ă��܂��B��������̌����̃R���g���[�����d�v�Ȃ��Ƃ͌����܂ł�����܂��B�������̐l�͉ƒ댌������������Ƒ��肵�A125/75mmHg�ȉ��ɂ���悤�S�����܂��傤�B
III. ������������
�ǐ������d����
�a��̐i�s���x����ȉ��̕��ނ��悭�g���܂��B
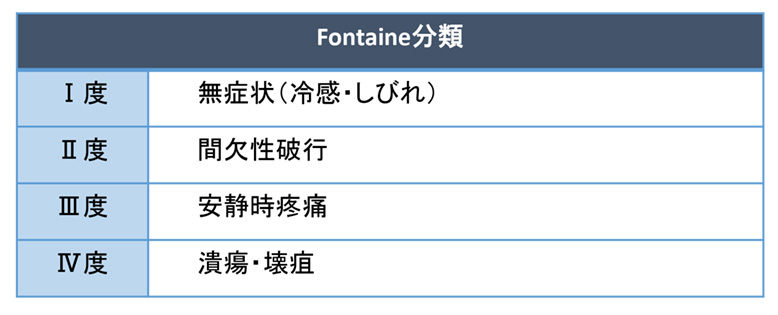
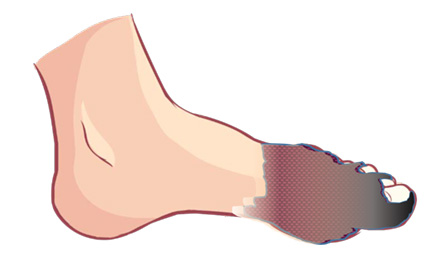
�����畆���̒ቺ�⑫�w������������̔����̌��オ�f�f�̎Q�l�ɂȂ�܂��B�Ԍ����j�s�Ƃ́A���炭�����Ɖ����̒ɂ݂₵�т�������Ă��܂����Ƃł��B�������A�x�ނ��Ƃł܂��������Ƃ��\�ɂȂ�܂��B���A�a�������̌��ǐ��j�s�ƐҒ��Nj���ǂ̂Ƃ��Ɍ�����_�o���j�s������܂��B�_�o���j�s�̏ꍇ�ɂ́A���ʂŋx��ł��ɂ݂₵�тꂪ��ꂸ�A����O�X�ɂ��Ă��Ⴊ�ނ��ƂŏǏɘa���܂��B
Fontaine���� I�AII�܂ł͑������s�H�����̖ړI�ʼn^���Ö@�̌��ʂ����҂ł��܂��B�Ö@�Ƃ��ẮA�S�s�S���Ȃ���V���X�^�]�[�����g���܂��B
5.���a��
��ᇁA�Ȃǂ̑��a�ς́A�_�o��Q�Ƌ����A�܂����̗��҂����݂��Ă��܂��B����ɂ͖������ǐ������������������Ă��邱�Ƃ������B�_�o��Q���̂��̂ł͑������g�����A��ᇂ��`�����āA���������N�����Ă��邱�Ƃ�����܂��B����ɑ��A�������̂��̂Ŋ������N�����Ă��Ȃ��ƁA����̐�[�₩���ƂɌ����A�₽���A�~�C�������Ă��邱�Ƃ�����܂��B
�����_�o��Q���N�����Ă���ƁA���������Ȃ��A�畆���������A�T����͂���₷���̂ł��B���ɂ݂������ɂ����Ȃ��Ă��܂��B���Ƃ����o�ǏȂ��Ă��A�����������ώ@���āA���┒ᝂȂǂ̊������Ȃ���������m�F��ӂ�Ȃ����Ƃ���ł��B
6.���a��
7.��̕a��
��̂����A�w�̓�������������邱�Ƃ�����܂��B�荪�Ǐnj�Q�A�������F�F�≊*�ADupuytren�S�k**�Ȃǂ������ŏǏ����ꍇ�͐��`�O�Ȃ̎�f���K�v�ɂȂ�܂��B
*��w�����F�̉���
**�菶����w�ɂ����Ă��Ԃ̂悤�Ȃ��̂��ł��A�Ђ����܂�
8.�����a
9.�F�m��
2�^���A�a���A���c�n�C�}�[�^�F�m�ǂ�]���ǐ��F�m�ǂǂ����₷�����邱�Ƃ������Ă��܂��B
�Q�ƁF�����K���a�ɂ��A���c�n�C�}�[�a�̐i�s
�܂����A�a�Ǝ��̔F�m�ǂ����邱�Ƃ��w�E����Ă��܂��B
�Q�ƁF�����R���g���[���d�v�I�F�m�Ǘ\�h
�L���͂����A���ӁE�W���͒ቺ�␋�s�@�\��Q���ڗ��̂������ł��B����CT�̉摜�ł́A�C�n�̈ޏk���y�x�ŁA�]SPECT�i�]�̋Ǐ��I�Ȍ����]�����\�Ȍ����j�ɂ����Ă̓A���c�n�C�}�[�^�ɓ����I�Ȍ㕔�я��̌����ቺ�͔F�߂Ȃ��X��������܂��B



















